佐藤哲男博士のメディカルトーク
3頁
61. 笑いのコラム(4)

第59、60話では病気の深刻な話を述べたので、今回はお笑いをお届けします。
中高年になると、職場や家庭内でのストレスが増えて笑う機会が少なくなります。
「声を出してよく笑う」を性別でみると、男性40%、女性60%で、女性のほうがよく笑います。また、小学生は1日に平均300回笑うが、70代では1日に2回程度しか笑わないと報告されています。年齢別では、20代が一番よく笑い、30代が65%、40代が50%、50代が45%、70代では10%と言われています。
高齢になると若いとき程腹の底から笑う事が少なくなります。これには脳機能が「笑い」と密接に関係しているのではないかという調査結果が出ています。「笑いの頻度と1年後の認知機能との関連」について調査したところ「ほぼ毎日笑う人」と「ほとんど笑わない人」では、後者のほうが1年後の認知機能の低下が大きいという事が知られています。
笑うことで脳の働きが活性化されるのであれば、今回も大いに笑いましょう。
- 余命
「ドクター。余命1ヶ月と聞きましたが、手術代1000ドルはとても今月中には払えそうもありません」
「よろしい、では6ヶ月にしましょう」 - 不眠症
「聞いてくれよジョン、俺は先日不眠症で精神科に行ったんだ。
そうしたら医者の奴、とんでもない量の資料渡しやがってさ、」
「そいつは大変だったな。マイク。ヤブ医者はロクな診療もしないで金ばかり請求する。」
「あぁ、俺も資料を読むのが嫌になって途中で寝ちまっよ。本当に困ったもんだ。」 - 研修医
研修医は貧乏である
そこでジョージは近所の肉屋でアルバイトをしていた
無口だが真面目なジョージは客から顔も覚えられ、収入もまあまあだった
ある時ジョージは手術を担当することになった。心配そうな表情で運ばれてきた患者はジョージの顔を見るとこう叫んで気を失った
「おお、神様!この人肉屋だわ!」 - 夫婦の誤解
夫婦に14人目の子供が生まれた。これ以上子供は要らないと考えた夫婦は、医者に相談しに行った。すると医者は先端に爆竹の束が付いた棒を渡して言った。
「家に帰ったら、この爆竹付きの棒をビールの缶にさして、導火線に火を付けてから、その缶を耳にあてて、10数えてください」
男は怪訝な顔で尋ねた。
「先生、おら頭は悪いけんども、そんなんで子供ができなくなるとは思えねぇだ」。そう言うと、夫婦は別の医者に相談しに行った。すると、今度の医者も同じように、先端に爆竹の束が付いた棒を渡して、同じアドバイスをした。
2人の医者が間違いをするとは思えなかった夫婦は、爆竹付きの棒をもらって帰宅し、アドバイスを実践した。男はビールの缶に棒をさし、導火線に火を付けると、缶を左手で持って左耳にあて、右手の指を折りながら数をかぞえ始めた。
「1、2、3、4、5…」
そこで男は左手で持っていた缶を股間に挟み、左手の指を折りながら続きをかぞえた。
「6、7、8…」 - 小さいものの悩み
男が病院を訪ねた。
「ちょっとご相談があるんですが、笑わないと約束していただけませんか?」
「大丈夫ですよ。どうしましたか?」
「安心しました、では」
男はほっとして、ズボンを脱いだ。現れたのは医者が診たこともないような小さなペニス、医者はこらえきれなくなって、笑い転げた。
正気を取り戻した医者は、
「すまん、すまん。私としたことがどうしたものか。医者として、また、紳士として、名誉にかけ、二度と笑いはしない。約束だ。そして、具合が悪いというのは何かな?」
「虫に刺されて腫れ上がっちゃったんです。」 - カウンセリング
ある男が精神分析医のもとをたずねた。
精神分析医は言った。
「週に三回来院して下さい。」
一回のカウンセリングで3つの質問ができます。」
「カウンセリング料はいくらですか」
「週に1000ドルです」
「それはちょっと高すぎませんか」
「いいえ、それが相場です。さぁ、最後の質問は?」 - お見舞い
四郎「なあ、入院してるおばあちゃんにお見舞い何もってく?」
五郎「うーん、なんか食い物にすっか?寿司かなんか」
四郎「寿司?おいおい、病人に寿司はねえだろ。寿司は」
五郎「なんでよ?別におばあちゃん、寿司嫌いでもだろ?」
四郎「馬鹿だなあ、寿司は生ものだからだめなんだよ」
五郎「なんで生ものはだめなんだよ?」
四郎「長くはもたないからだよ」 - お知らせ
「ジョージさんですね?悪い知らせとよい知らせがあります」
「えっ、何ですか、刑事さん!」
「悪い知らせとしては、あなたの血液を調べた結果、
現場に残された血液のものとDNAが完全に一致しました」
「な、なぬ・・・。では、いい方の知らせは」
「コレステロール値と血糖値は正常です」 - 狙われている
医者「どうなされました? 」
患者「いつも誰かに付け狙われているような気がするんです。 」
医者「いつからですか? 」
患者「刑務所を脱走してからすぐです。」
- 主治医の言い分
「あなたは今年100歳を迎えられますが、1日タバコを2箱も吸うそうですね?」
「はい、その通りです」
「お酒も毎日ボトル1本呑むそうですね」
「はい、その通りです」
「主治医の先生は何も仰らないのですか?」
「主治医は20年前に死にました」 - 議論
医者と大工と政治家が議論している。
医者「神はアダムのあばら骨からイブをつくった。外科手術を施す医者こそ世界最古の職業だ」
大工「いや、神はカオス(混沌)からこの世界を建設した。だから大工が世界最古の職業さ」
政治家「そのカオス(混沌)を作り出すものは誰かね?」 - 名案
老人ホームの玄関に3人の老人が座っていた。
最初の老人が言った。
「わしは、ある問題をかかえておってな。」
「わしは今、70歳じゃ。」
「朝はきちんと7時に起床し、トイレに行ってまず小さい方をするんじゃよ。」
「一日中、頑張るんじゃが・・・」
「どんな薬を使っても出ないんで、困ってるんじゃ。」
2番目の老人が言った。
「わしが思うに、それはあんたのやり方が間違っておるのぉ。」
「わしは今、80歳じゃ。」
「朝はきちんと8時に起床し、トイレに行ってまず大きい方をするんじゃよ。」
「一日中、頑張るんじゃが・・・」
「どんな薬を使っても出ないんで、困ってるんじゃ。」
3番目の老人が言った。
「わしが思うに、それはあんたのやり方が間違っておるのぉ。」
「わしは今、90歳じゃ。」
「毎朝7時に、小さい方をしてじゃな・・」
「毎朝8時に、大きい方をしてじゃな・・」
「9時に起きるんじゃ!」 - ネコが死んだ
ある一家がキノコ狩りに出かけた。家に戻ると、毒キノコのことが気になった。
そこで、キノコを自分の家の猫に食べさせたのだ。
そのかわいがっていた猫が何ともないことがわかると、
家の者はすぐにキノコを食べ始めた。
ところがひとりが窓の外を見ると猫が芝生の上で硬くなって死んでいるではないか。
全員、あわてて胃を洗ってもらおうと救急病院へ急いだ。
家にもどると、牛乳屋が置き手紙をしていた。
「お宅の猫を誤ってひいてしまいました。申しわけありません」 - 国際色豊か
財布を忘れて家に引き返した男が寝室のドアを開け
妻と見知らぬ男の決定的瞬間に遭遇してしまったら?
イタリア人の場合
即座に妻と男を射殺。
アメリカ人の場合
即座に弁護士に電話し、慰謝料額について尋ねる。
フランス人の場合
即座にドアを閉めてこう言う。
「忙しいところをすまなかった。私は2時間ほど散歩してくるので、どうぞゆっくりしていってくれ」 - 船の火災
ある船に火災が発生した。船長は乗客に海に逃げるよう指示した。
イギリス人には 「紳士はこういうときに飛び込むものです」
ドイツ人には 「規則では海に飛び込むことになっています」
イタリア人には 「さっき美女が飛び込みました」
アメリカ人には 「海に飛び込んだらヒーローになれますよ」
フランス人には 「海に飛び込まないで下さい」
ロシア人には 「最後のウオッカのビンが流されてしまいました。今追えば間に合います」
中国人には 「おいしそうな魚が泳いでましたよ」
北朝鮮人には 「共和国に帰らなくて済みますよ」
日本人には 「みんなもう飛び込みましたよ」 - 世界大陸
女を世界大陸にたとえると……
13歳から18歳はアフリカ。文字通り処女地で人跡未踏。
18歳から30歳はアジア。熱くエキゾチック。
30歳から45歳はアメリカ。すべて掘り尽くされ、お金だけはガッポリある。
45歳から55歳はヨーロッパ。疲れきってはいるが、みどころがないわけじゃない。
55歳をすぎると、南極。その存在は知っていても、誰も関心を払わない。
男を世界大陸にたとえると……
13歳から18歳は中国大陸。開発の仕方では先行き面白くなる。
18歳から30歳は南米。ほとんど未知数だけど、無尽蔵の活力がある。
30歳から45歳はカナダ。たまに思わぬ金脈を掘り当てることがある。
45歳をすぎた男はシベリア。どこもかしこも一年中凍りっぱなし。 - 地球儀
ある小学校に文部省の役人が視察にやってきた。
役人が一人の生徒を捕まえて「この地球儀はなぜ傾いているんだね?」と聞いたところ、その生徒は「僕がやったんじゃありません。」と答えた。
彼は呆れて、担任の教師にことの仔細を話したところ、その教師は「買ったときから傾いていたんですよ。」
とうとう彼は激怒して校長を散々怒鳴りつけて、帰っていってしまった。校長はただひたすら平謝りするしかなかった。
その後、校長は担任を呼び出して怒り混じりに言った。
「だからジャックの店で備品を買うなといったんだ!!」 - 大学の作文の試験
課題は「宗教・王室・セックス・謎のどれか最低一つを題材としてとりあげること」
するとある学生がすぐに立上り、回答用紙を提出して出ていった
そこに書かれていた文章は
「おお神よ! 女王様が妊娠した! 犯人は誰だ!」 - ラグビー選手
マンションで火事が起こり、女性と赤ん坊がベランダに取り残された。
「赤ん坊だけでも下に落としてキャッチさせろ」という声が飛んだが、当然女性は躊躇した。
そこにラグビー選手が現れ、 「大丈夫だ。俺なら確実にキャッチしてみせる」と言ったので、
女性は意を決して赤ん坊を落とした。選手は見事キャッチし、そのまま50ヤード走り、赤ん坊を地面に叩きつけた。

「アメリカジョーク集」より (2018年11月1日)
次号予告: あなたは「先んずれば人を制す」派ですか
62. あなたは「先んずれば人を制す」派ですか

今年も師走の季節がやってきました。世の中の皆さんは慌ただしい毎日を送っています。何事も他人に先んじて行えば有利になるといわれています。
「先んずれば人を制す」とは、「先手を取れば相手を抑えることができるから、何かをする時は人より先にやるのがいいということ」。しかし、それを戒める様に、対語として、「急(せ)いては事を仕損じる」があります。「急いで物事をなしとげようとするときは、危険を含む近道を行くよりも、安全確実な遠回りを行くほうがかえって得策だということ」。皆さんはどちらを選ばれるでしょうか。
若い頃には、先生や先輩に「先んずれば人を制す」と教え込まれました。大学の研究室では、「二番煎じの実験結果は何の役にも立たない」、「早く論文化して世の中に公表すること」。その後、指導する立場になると研究の先陣争いが熾烈となり、毎日が戦争でした。そんな生活を40年以上続けていると、現役を引退してからも、せっかちな性格からたびたび失敗を繰り返しました。正に「急(せ)いては事を仕損じる」です。
便利なメールだが「急がば回れ」が必要だ
昭和30年頃は日本語の論文を作成するのは手書きでした。その後英語の論文を作成する必要に迫られて、昭和35年に中古の手動式タイプライターを購入しました。最近の若者は恐らく手動式タイプライターを知らないと思いますが、当時はパソコンは勿論まだ世の中に無く、電動式タイプライターも高級で中々購入出来ない時代でした。私はスマホやYouTubeなどは使っていません。他人との通信手段はもっぱらパソコンによるメールで、これはかなり頻繁に使用しています。
当然ながら高齢になると若い頃に比べて世の中とのつきあいが疎遠になり、現役のときには一日何十通もあったメールの交信が、引退すると波が引いたかの様に少なくなりました。どうでもよい迷惑メールや苦情のメールなどがなくなるのは歓迎ですが、これまで頻繁にあった友人のメールが少なくなると、世の中から取り残された感じで寂しい限りです。
メールは瞬時に世界中の友人と交信出来るので誠に便利です。海外の友人にメールするときなど、時差を考えて送りますが、先方が夜中である筈の時間でも直ぐに返事が返ってくる友人がいます。何時に寝ているのだろうかと不思議です。

今の私にとって、パソコンは生活必需品です。病名をつけるならば「パソコン依存症」です。それもかなり重症ですが治療する薬はありません。そんな便利なメールによる交信でこれまで多くの失敗を繰り返しました。その一つは、文字による通信の弱点は、電話による会話と違って、こちらの伝えたい事がうまく伝わらない事です。そために誤解を招くことがたびたびありました。私にとってもう一つのメールの失敗は「急いては事を仕損じる」です。その多くは、誤字、脱字、漢字変換が完全に直されないまま先方に送る事です。そんなときには慌てて訂正メールを出すなど恥の上塗りです。
そこで、最近は大事なメールは一度書いた文章を一晩寝かせて、翌日に再度チェックして送る事にしています。再チェックすると、一つ、二つのミスや書き直した方がよい箇所が見つかります。生来心配性な小生にとっては、必要があれば翌日相手に電話でメールの主旨を伝える事としています。
高齢になると我慢できない
年をとると何ごとにも我慢出来ないことが多くなります。我慢出来ないのは尿意を催したときだけではありません。年をとるとせっかちになる。何でも直ぐにしないと気がすまない。思い出したらすぐにでもやらないと落着かない。「善は急げ」、「思い立ったが吉日」、「先んずれば人を制す」などのことわざがあります。しかしそれは時には失敗につながる事も少なくないのです。
高齢者がちょっとした怒りでも抑えられないのは、脳の働きに関係があることが分かってきました。まず、高齢の方の脳は、使っていない範囲がどんどん増えていき、それに伴って脳の機能が衰え、物事に対する理解力が低下して感情的にイライラしやすくなると言います。また、一方で、老化によって、脳内の感情をコントロールする部分が縮み、怒りの感情を抑制することが難しくなると言います。脳の機能のうち、物事や言葉の理解に関係する部分と、感性や社会性に関する部分の働きが衰えることで、怒りが抑えられなくなるのです。

年寄りの話はなぜ長いか
知り合いやちょっとした会に参加すると、私の年代になると参加者の最年長ということで乾杯の音頭や、司会者からちょっとした挨拶を頼まれる事が多い。年寄りの話は長いので嫌われる。どうして長くなるか。自省をこめて考えると、こんな事が理由になりそうです。年寄りは話の優先順位を考えないで話し始める事が多い。最初にこの話を、次にこの話を、もし時間があった第三の話を、そんな事を考えてマイクの前に立って話を始めると、考えていた順序が頭から消えて口から出るままに話し始める。
また、年寄りは、これを話したら少し長くなるから止めておこうと思う事も、司会者のイライラを気にせずに「いいや折角準備したのだから」という事で話を続けるからです。医学的には、『既に話したこと、今話している事、これから話そうとしていること』の分類が脳内で出来なくなるから』とか、『時間の感覚が鈍っている』などといわれています。高齢者のおごり、わがままかもしれませんのでご寛容にお願いします。
ストレスは寿命を削るカンナ
若い頃は他人の発言、行動に寛容であったのが、高齢になると自分のペースで生きているために、その波長に合わないとイライラします。ストレス状態が多くなります。ストレスは身体にとって大敵です。ストレスが長く続くとアドレナリンという神経を刺激する物質が多く出るため、血管が収縮して血圧が上がります。同じ状態は病院で診察を受けた時に見られます。病院で医師が血圧を測ると、緊張のためか自宅で測ったときに比べて10−20高くなります。これは一時的なストレス性高血圧です。
毎日強いストレスに曝される人ほど病気にかかりやすく、その結果短命になる事はよく知られています。ストレスは心筋梗塞や脳梗塞の原因にもなります。短気ですぐ怒る人は、常時アドレナリンが出ているので、ストレスが加わる結果胃潰瘍や脳卒中になりやすいのはそのためです。
高齢になったらストレスになるほど頑張らないことが長寿の秘訣です。そうかといって、外出もせず、社会や友人との接点を持たない生活を続けると、いざというときに脳の反応が鈍くなります。これが認知症予備群の始まりです。それを防ぐためには、毎日5000歩程度の散歩をしたり、雨の日などはデパートの中をうろうろするのも体と頭の体操です。こんなときには、店内カメラにうろうろしているあやしい老人が写されているのを覚悟しなければなりません。
江戸時代の儒学者である貝原益軒は、「養生訓」の中で、「高齢になったら、勇ましいことは避けて、いつも小さい橋をわたるときのように用心することが肝要である」と説いています。高齢者にとってストレスにならない程度の刺激と、家人に軽蔑されない程度のグータラさこそが長生きの秘訣です。
おわりに
「メディカルトーク」の第1話を掲載したのが2014年12月でした。丁度4年前の事です。健康、薬、加齢などについてこれまで日頃考えている事を述べさせて頂きました。これまで掲載した話が少しでも皆様のお役に立っているようであれば望外の喜びです。
最後に、我が家の出来事です。昨年老妻が白内障の手術を受けました。手術のおかげで視力が0.3から1.2になり、見え過ぎて居間の小さいゴミや私の白髪が一本落ちていても神業的に見つける様になりました。ほどほどに見えるくらいの方が家庭円満です。
老妻と年の瀬を越す60年(哲男)。
皆様には佳い新年をお迎え下さい。 2018年12月1日
次号予告:新春雑感
緊急情報
風邪に抗生物質は効きません!
抗生物質(抗菌薬ともいう)には細菌を殺す効果があり、感染症の治療に欠かせない薬です。風邪にも広く使われており、全国の医療機関のレセプト(診療報酬明細書)データでは、急性上気道炎(風邪)の6割以上に抗生物質が使われていました。
しかし、風邪の原因となる病原体の9割は、細菌よりはるかに小さいウイルスです。細菌とウイルスは全く異なる病原体ですので、風邪には抗生物質は効きません。これは国内外の多くの研究で確かめられています。
実は、多くの医師もこのことは知っています。それなのに抗生物質を処方しています。何故か。風邪をこじらせて肺炎などになるのを防ごうと考えているからです。しかし、抗生物質は肺炎の治療には効きますが予防効果がない事はよく知られています。風邪をこじらせて肺炎を発症してしまった場合は「肺炎と判断した時点で抗生物質を使って治療する」のが基本であり、予防の目的で抗生物質を飲んでも、肺炎はほとんど防ぐことができないことはよく知られています。
「風邪に特効薬はない」という話をよく聞きますが、実際に風邪には原因のウイルスを倒す薬がないため、発熱や咳には対症療法として解熱薬や咳止めなど、症状を緩和して体力の消耗を防ぐ薬が処方されます。
国立国際医療研究センターが行った抗生物質についての調査は次の様な結果でした。
回答者3192人のうち「抗生物質(抗菌薬)は風邪をひいたときに効果がある、と思っている人は43.8%」「風邪のときに抗生物質を処方してくれるのは良い医師、と思っている人は33.3%」ということです。この数字で問題なのは、抗生物質が風邪に効くと勘違いしている人がいかに多いかだけでなく、処方してもらえないと「悪い医者だ!」と思っている事です。
この誤解はどこから生まれているのだろうか。そして、正しい使用法はどんなものなのだろうか。
国立国際医療研究センターの、具(ぐ)芳明医師は次の様に説明しています。
抗生物質は病原細菌が増えるのを抑えて細菌を倒す薬です。ウイルスは細菌よりはるかに小さく、増えていく仕組みもまったく違います。そのため、細菌に効く抗生物質でもウイルスには効かないのです。
かつて抗生物質の開発が順調に進められていた時代には、多くの新薬が次々と登場しました。抗生物質は多くの細菌感染症を劇的に治し、命を救ってきたのです。 そのような素晴らしい効果の印象から「抗生物質はどんな感染症にも効く」というイメージが作られてきたのかもしれません。
以上
63. 新年雑感
20年ほど前から新年の定例行事として老妻とともに電車で30分程のところにある成田山新勝寺に初詣に行く事にしています。新勝寺には正月には全国から参拝の団体列車が多く到着します。以前には正月三が日に行っていましたがJR成田駅から新勝寺まで1キロ弱の参道が参拝客で溢れていました。そこで最近は1月中旬過ぎに行く事にしています。
新勝寺の参拝門から100メートルほど入った先には本堂のある境内に着くまでに急勾配の地獄の石段が続いています。若い頃は気にせず登ることが出来たが、最近では途中で一度休憩しないととても登りきる事は出来ません。本堂の御護摩祈祷に参列し、帰りは参道の両側のお土産店をヒヤカス事が私にとっては恒例です。

ところで、初詣の習慣はいつ頃できたのでしょうか。資料によると江戸時代に広まったとされています。この習慣は、地元の神社へ参拝して、昨一年の感謝を捧げて今年一年の無事を祈願したものです。1年の健康と安全を祈願して初めてお参りをするのが「初詣」です。
初詣は明治中期頃から盛んになり、その盛んになった理由は鉄道会社の広告によるものという説があります。初詣という言葉自体が使われたのが、明治時代に入って川崎大師に使われたのが最初と言われています。初詣が寺でも神社でもかまわないのは、明治初期の神仏分離以前の考え方であった「神道と仏教や祖霊信仰の一体化・神仏習合」の一般化によるものだそうです。
なぜ宗教に関わりがない人も文化として初詣に行くのでしょうか。日本人は器用なせいか、欧米の行事であるクリスマスイヴ、クリスマスをイベントとして取り込み年間行事として定着しています。 宗教というと堅苦しく考えるでしょうが、お寺の住職や教会の神父、牧師のようにそれを職業としている人と違って、一般の人はお寺や教会に足しげく通うことだけが信仰心というわけではありません。海外でも同じ傾向です。かつてイタリアやスペインの教会へ行ったときに、礼拝している多くは高齢者でした。若い人々はほとんど教会に顔を出さないそうです。
まとめ
初詣は私の様に信仰心に疎い者でも心が清められます。「神道」は日本独特の宗教で、神社仏閣の「神社」は日本固有のものです。年齢に関係なく親しい人や家族との初詣はどうでしょうか。
本年もよろしくご指導の程お願い申し上げます。
2019年1月1日
次回予告:くすりの責任
64. 処方薬の副作用は誰の責任?
高齢者はむやみに薬をほしがる
高齢者の中には、診断された後で医師に「薬は必要ありません」と言われると、その医師はよく診てくれないと考える患者が多いです。何でも薬を処方して欲しいというのが多くの高齢者の希望です。しかし、必要のない薬は処方の必要はありません。
高齢者になると薬の数が増える
高齢になると、複数の持病を持つ人が増えてきます。そして、病気の数だけ処方される薬も多くなります。70歳以上の高齢者では6つ以上の薬を使っていることも珍しくありません。80歳では8種類の病気を持っていると言われています。
一人の患者が月に1つの薬局で受け取る薬の数(カッコ内は総患者数に対するパーセント)
75歳以上 ;1−2個(33)、3−4個(25)、5−6個(16)、7個以上(26)
65〜74歳:1−2個(42)、3−4個(29)、5−6個(15)、7個以上(15)
40〜64歳:1−2個(46)、3−4個(30)、5−6個(14)、7個以上(10)

副作用はだれの責任?
どんな薬にも副作用はあります。副作用の全くない薬は効果も弱いものです。
病院で処方された薬をのんで異常を感じたら必ず医師に伝えて下さい。医師の方から、「前回処方した薬は大丈夫ですか」と聞く事はありません。
これまで2回程友人から薬の副作用について質問を受けました。
例1
友人が最近トイレへ行く回数が増えて頻尿気味になり近くの内科クリニックを受診しました。医師(循環器専門)は「それではこれを一日一回飲んで下さい」と錠剤を40日分処方しました。早速飲み始めて一週間も経った頃、異常に喉が渇くことに気がつきました。それまではそんな事は無かったので、早速医師に伝えたところ、「それでは飲むのをやめて下さい」。それだけの答えで他の薬を出す様子もなかった。もし友人が副作用について医師に言わなければ40日間のみ続けた筈です。その上頻尿が改善されたかの保証はありません。この副作用は誰の責任でしょうか。
例2
彼は排尿障害を改善する薬を投与されました。最初25ミリ一錠でしたが、次週から2週間は50ミリ一錠に増加し、さらに2ヶ月後には75ミリを一年以上飲みました。75ミリに増量してしばらく経った頃に、めまい、フラフラを感じる様になりました。フリバスの典型的な副作用です。 医師に体の異常を話すと投与量を25ミリに減少したらめまいが消えました。もし、医師に伝えなかったら、いつまでも75ミリグラムが投与され、めまいが続き最悪の場合意識に障害が出たかもしれません。
どちらの例も、医師が処方薬について十分な知識を持たなかった事が原因で、責任はすべて処方医にあります。
薬の副作用については製薬企業の責任という意見もありますが、国は副作用も含めて新薬を承認しているので、治療に使用されたくすりの副作用は、あくまでも処方者の責任です。
多くの場合、病気の診断、治療方針は、診療科毎の全国の専門医の団体である専門学会(例。日本消化器学会、日本循環器学会など)で慎重に検討されて、まとめられた指針に従って行われています。これを「標準治療」と言います。多くの総合病院や市中のクリニックの医師はこれに基づいて薬を選択し処方します。しかし、日常の診察において副作用について詳しく説明する医師は多くありません。
中には、標準治療を無視して自分のこれまでの経験に基づいて、薬を選択し処方する医師もいます。中でも、自分の専門外の患者の場合は、その傾向が大きい。循環器内科の医師が、泌尿器科の患者に薬を処方するときは、自分のこれまでの経験に基づいて処方します。その薬について詳しく知っている訳ではありません。そのような医師の場合、最初に処方した薬が効かなかった場合は、経験の中から第二の薬を、それもダメなら第三の薬を、ついに選択肢を使い果たしたら、最終的には総合病院あての紹介状を出して自分の責任を逃れます。
まとめ
処方された薬を飲んで4−5日経った頃に体調が変になったら必ず処方医に伝えて下さい。処方医に言いづらいときには、薬を受け取って調剤薬局の薬剤師に相談して下さい。薬剤師は丁寧に説明しますが、その薬を使うかどうかを判断するのは処方医の判断で決まります。
2019年2月1日
次回予告:老後に備えた健康貯蓄
65. 健康貯蓄の勧め
我が国は今や超高齢者社会になりました。2018年の厚生労働省の調査では100歳人口(百寿)は「32,241人」で、2017年よりも144人増えました。また、「100歳以上の高齢者数」は「69,785人」で、前年よりも2,041人増えています。100歳以上の高齢者のうち、「男性」は8,331人、「女性」は61,454人で、女性が88.1%を占めています。なお、2017年9月の時点では、男性の最高齢者は113歳、女性の最高齢者は115歳となっています。

定期検診は必要か
それぞれの年代で必要な健康管理があります。誰でも知っているのが職場や地方自治体が行っている健康診断、人間ドックなどです。健康診断を受けるかどうかは本人が決める事で他人が兎や角言う事ではありません。受診して病気が見つかるのが嫌だから受診しない人もいます。
私は現役在職中の30年程前から毎年人間ドックを受診しています。80歳後半になって今更ドックが必要かという人もいますが、本人にとっては精神的にそれで満足なのです。重大な病気が無ければそれなりに安心することが出来る。もし治療が必要な指示が出たら医師と相談する。何があっても自己判断するのではなく、専門医の意見を聞くことにしています。
40−60代の健康管理
身体はいろいろな働きを持っています。その中にはどうしても必要なものと、なくとも生きていく上で支障のないものがあります。必要なものは心臓、肝臓、脳、腎臓、膵臓、胃腸など生きるために必須な臓器の働きです。贅沢品は贅肉、肥満などです。内臓の働きが正常から大きくぶれると病気となって現れます。そのぶれが小さいうちは加療により修復可能ですが、ある限度を超えると逆戻り出来なくなります。
40−60代は最も体力に余録のあるときですので、酒を飲み過ぎても翌日には回復することができます。しかしそれを繰り返すと将来取り返しのつかないことになります。身体を酷使しないで、体力の十分の一を将来に備えて貯蓄する事をお勧めします。身体に支障のない一日のアルコール量は、日本酒で一日1-2合、ビールでは大ビン1本、ワインは2日で一本程度だったら大きな問題はありません。しかし 晩酌で毎日4合以上の日本酒を飲み続けると、20年-30年後にはアルコール性肝炎から肝硬変になり、さらに進むと最終的には肝癌になることが多いです。
60−70代が最も要注意
実年齢よりも若く見える人、健康寿命が若い人は、そうでない人に比べて体力的に本当に若いとは限りません。老化が10−20年遅く進行しているだけです。誰でも老化はやってきます。若い頃身体を酷使すると、定年後にその影響が表れます。いくら若く見えても、実年齢の老化現象は例外なくやってきます。60−70代が最も不安定で死亡率が高い。中には遅めの超老化現象をみないまま生涯を閉じる人もいます。
80代で寿命が決まる
70代では定年までの体力や、定年後の運動などで僅かながら体力を貯蓄する事が出来ますが、80代になると体力が驚く程落ちてそれまで貯蓄していた体力を一気に使い果すので病気がちになります。60、70代で出来るだけ多くの健康貯蓄をお勧めします。私は70代までは無病息災で、当時関係していた学術団体、学会などの国内、国外会議に出席していました。これまでに30カ国を訪問し、ある年には年間で90日くらい海外出張のこともありました。
70代後半になりすべての役職を辞めましたが、70代は殆ど年齢を意識しないで動いていたために、80代になった途端に体力の消耗が急速に襲ってきました。80代前半は70代の体力、気力の健康貯蓄が残っていたせいか問題なかったのですが、80代後半になって3回も入院、手術をしました。それまでの健康貯蓄が底をついたからです。80代は人生にとって正に三途の川を渡るか渡らないかの正念場です。
90歳以上になると身体は安定
90代になると体の贅沢品は削り取られて生きるために必要な最低限の必需品だけが残されます。必需品である臓器の働きは老化とともに徐々に消耗されますが、身体全体の統合的働きは低いなりに安定状態を保ちます。私の知り合いで、80代までは人間ドックで異常値が多かったのが、90代になったら基準値以内に納まったというウソの様な話があります。
まとめ
最近はどこの集会へ行っても最高齢になり、まれに年上の方とお会いすると、自分が若くなった気持ちになりほっとします。定期検診を受けることについては個人の考え方によりますが、私は早期治療を第一に考えていますので、自分の身体の状態を把握するために必要と思います。もし医師に加療が必要と言われたときには自分なりの決断をすべきでしょう。内臓の癌が出来て治療が必要になるためには20年かかると言われています。従って、70代でがんがなければ寿命の方が早くやってくるかもしれません。
50−60代は自己管理が中々難しいですが、将来に備えて暴飲暴食を控えるのが望ましいです。年齢とともに低下する筋力を保つには、ウオーキングや水泳、ゴルフ、ゲートボールなどの毎日の運動が第一です。70代以上になったら決して家の中に閉じこもらず、身体を動かすことが必要です。そんなことを心がけながら毎日を過ごしています。
2019年3月1日
次回予告:笑いのコラム(5)
66. 笑いのコラム(5)
- とある小学校にて・・・
教師「では夏休みの宿題として次のテーマのうちどれかを盛り込んだ作文を
皆さん書いてきてください。テーマは、宗教、高貴、愛、神秘のどれかです」
子供たちは頭を抱えたが、5分もしないうちに一人の子供が挙手した。
ジャック「先生、できました。ちゃんと全部のテーマを盛り込んで」
先生「は?夏休みの宿題ですよ?・・・ま、どんなものか聞かせてください」
ジャック「はい!『おお神よ!と伯爵夫人は言った。妊娠したのに
誰の子供かわかりません!』」 - 先生 : 坊やのお誕生日はいつ?
坊や : 10月5日。
先生 : 何年の?
坊や : 毎年だよ - 自分をイヌだと信じ込んで入院させられていた男が、ようやく人間らしい生活態度になった。
そこで医者は、彼を退院させることにした。
男はそれを聞いて喜んだ。
「私は自分がよくなってることは判りましたよ先生」
彼は続けて言った。
「鼻がぬれているのを感じてたんです」 - 臓器移植
ある売春婦が、心臓移植をしようとしている同僚を見舞いに行った。
彼女は友人を心配して、医者にいろいろ尋ねた。
売春婦「先生。移植に関して、拒絶反応とかは無いでしょうか?」
医者「ふむ。ご心配はもっともです。ところで・・・。」
医者「彼女は今36歳ですが、何歳から今の仕事に就いていますか?」
売春婦「19歳だったかしら。それが何か?」
医者「それならば、少なくとも17年間は拒絶反応なんて無いでしょう!」 - ある夫婦が結婚して25年目を迎え、共に60歳になった祝いをしていた。
その時に、妖精が現れて、二人が長年愛し合っていたことは感心である、それぞれひとつずつ望みをかなえてやろう、と言った。
妻は世界旅行をしたいと言った。 妖精が杖を一振りすると、ボーン! 妻の手に旅行の切符が現れた。次は夫の番だった。
ちょっとためらってから、夫はこう言った。 「ええと、わたしより30歳若い妻がほしい なあ。」
妖精は杖を振り上げた。
ボーン! 夫は90歳になった。 - 一郎と二郎と三郎が海で遭難して無人島に漂着した。
3人は島から容易には脱出出来ないことに気付き、生きていくのに必要な物を探しに各自島を探索しに行った。
3人はそれぞれ食料になりそうな植物や狩りに使えそうな道具を持ち寄った。
その際、長男一郎は古ぼけたランプも見つけてきた。
汚いランプを拭いていると、突然ランプから煙が出てきて見る間に魔神の姿になった。
ランプの魔神は低い声でこう言った。「お前達の願いを一人一つだけ叶えてやろう。ただし同じ願いは許さん。
言ったらそいつを食う。」
一郎はとっさにこう言った。
「家に帰りたい!」
びゅ~ん!!
一郎は家まで飛んでいった。
二郎も家に帰りたかったが同じ願いは言えない。
そして少し考えてこう言った。
「家の風呂に入りたい」
びゅ~ん!!
二郎は家の風呂まで飛んでいった。
最後に残された三郎も家に帰りたかったがやっぱり同じ願いは言えない。
少し考えてこう言った。
「二人に会いたい!」
びゅ~ん!!
一郎と二郎が戻ってきた。 - 少年は100ドルが欲しかった。
2週間神に祈りつづけた。「神様、僕に100ドルを下さい」何も起きなかった。
少年は手紙を書くことにした。封筒のあて名には「神様」
郵便局員は気を利かせて、その手紙を大統領に送った。
手紙を受け取った大統領は、その内容に感心したが5ドルを送ることにした。
少年に100ドルは多すぎると思ったからだ。それを受け取った少年は早速礼状を書くことにした。
神様、ありがとう。
でも、僕は100ドルをお願いしたのに5ドルしか入っていませんでした。
手紙の送り元がワシントンDCになってます。
政府の役人が僕の95ドルを税金で持っていったってことですか?
- レストランで
店員「おまたせいたしました。本日のスープでございます」
客「おい、スープの中に虫が入ってるぞ」
店員「大丈夫です。虫の飲む量はごくわずかです」


2019年4月1日
次回予告:「酒とのうまいつきあい方」
67. 酒とのうまいつきあい方
これまで本シリーズでは酒の功罪について2度述べました(第7話、第43話) 最近、酒の飲み過ぎがテレビの健康番組でよくとり採り上げられています。読者の要望もあり今回再度採り上げることにしました。既述の部分と重複する箇所があると思いますがご容赦下さい。

アルコールは人格を一時的に破壊する
酒にはいろいろなご利益がありますが、飲み方によっては簡単に人格を崩壊したり人間関係を引き裂くこともあります。飲み会で、しばらく飲み続けると目つきが変わってきていきなり隣の友人に難癖をつけたり、喧嘩を売る輩がいます。これは最も悪い酒癖で同僚から敬遠されます。しかし、本人は翌日になって当夜のことなど全く記憶していません。この場合、酒は気狂い水になります。
海外のアルコールの飲み方
酒の飲み方は国によって随分違います。私はこれまでいろいろな国で酒の席に出る機会がありました。韓国では「原子爆弾」「水素爆弾」などという恐ろしい飲み方があります。焼酎やウイスキーをなみなみと注いだ小さいグラスをビール満杯のコップに浮かせ、一気に飲み干すという技です。韓国の人々は一般に酒が強いですが、酒の席での喧嘩も多いです。
中国や台湾での酒席では乾杯の連続です。テーブルに座って、宴会が始まり相手と目が合うといきなり「カンペイ」と言って飲み干すのが礼儀です。10人同席していると10回それが続きます。彼らにとってはそれが最大のもてなしです。こんな時、下戸の私は予めウーロン茶などを用意して手元におきます。声がかかるとウーロン茶で乾杯しますが、これは決して失礼ではありません。
私にとって最も気楽なのは、タイやマレーシアなどのイスラム教国での宴会です。多くの場合宴会には酒類は出ません。アルコールを飲みたい人は勝手に自分たちで持参して飲みます。この様な宴会では乾杯もなくひたすらしゃべって食べるだけです。
アルコールの吸収
酒を飲むと顔が赤くなるのはどうしてでしょうか。それはアルコールが吸収されて顔の血管が拡張し血流がよくなるからです。また、アルコールを飲むとトイレに行く回数も増えます。これらは体が酒に対する体の正常な反応です。トイレが近くなるのは全身の血液循環が増すためで腎臓からの尿の流れがよくなるからです。
酒の主成分であるエチルアルコールは、飲むと胃で20パーセント、残りは小腸で吸収されます。小腸から吸収されたアルコールは肝臓に入ってそこで代謝されて全身の臓器に分布されます。余談ですが、薬も小腸から肝臓に吸収されてそこで代謝されます。アルコールは薬と同じく体にとっては生体異物(もともと体内にないもの)ですので薬と同じ経路で処理されます。肝臓でのアルコール分解酵素の強い人は、大部分のアルコールが肝臓で分解されます。逆に酒に弱い人は、多くのアルコールが全身にまわることになります。
酔わない飲み方
実験的にアルコールを一回だけ飲むと血中濃度は飲み始めて30分~2時間で最高になり(個人差あり)、その後は徐々に下がります。したがって、酒に弱い人は1時間以内で飲むのをやめて他のノンアルコール飲料に切り替えると何時間でも正常な状態を保つことができます。逆にアルコールを何時間も飲み続けると、血中濃度は下がることがないので、ついには泥酔状態にまでなります。
二日酔いの正体
アルコール飲料を飲んだときに頭がガンガンし、気分が悪くなり、吐き気を催すのは、アルコールが肝臓で代謝されて生成した「アセトアルデヒド」という化学物質が原因です。それが脳内に入ると脳の神経が刺激されて頭が痛くなります。酒に強い人の肝臓は、このアセトアルデヒドを素早く分解する「解毒酵素」 をもっているので、気分が悪くなったりすることはありません。二日酔いになるかならないかの違いは、翌日になってもアセトアルデヒドが体内に残っているかどうかによります。下戸は、アセトアルデヒドがいつまでも体内に留まって、長いときには翌日まで苦しみが続きます。一気飲みは非常に危険ですので決してすべきではありません。短時間で大量のアルコールが体内に入ると、大量のアセトアルデヒドが体内に産生し、それが全身に回ります。アセトアルデヒドは本来毒性物質ですので、心臓の拍動が急激に高まり、ひどいときには意識がなくなります。
迎え酒は本当に効くか
「二日酔いに迎え酒が良い」というのは昔から言われていますが、はたして本当でしょうか。アルコール中毒に詳しい医師の話では「医学的根拠はまったくありません。単に酒好きの人々が言っている俗説です」とのこと。前夜に大量摂取したアルコールの処理に疲れ果てている肝臓に、 追い討ちをかける様にアルコールを入れるのは、肝臓の負担を大きくするだけです。 迎え酒を飲むと、有害物質のアセトアルデヒドがさらに増加して肝臓のダメージがひどくなります。迎え酒が二日酔いを改善した様に錯覚するのは、 翌朝に再び酒を飲む事により気分が高揚し、前日の二日酔いで頭が痛い、吐き気がするなどの症状を忘れるだけのことです。
アルコールに対する個人差
アルコールの強さには大きな個人差があります。これは主に肝臓にある解毒酵素の遺伝によるものです。日本人の場合、総人口の約4割はアルコールに弱くすぐ顔が赤くなります。1割は超感受性で一滴のアルコールでも身体に入ると気分が悪くなります。残りの5割は比較的強い人々で、中には一升酒でも平気なひともいます。科学的には男女差もないと言われています。
高血圧とアルコール
高血圧の人の中に酒好きが多いのは、アルコールを飲むと血圧が正常まで下がり気分がよくなるからです。そんな状態でアルコールを飲み過ぎると、それが10年、20年後に高齢になった頃に、肝硬変、 肝癌につながります。また。アルコールに弱い人が何十年もつきあいで酒を飲み続けると、停年で退職した頃に体力が落ちて突然慢性的な肝障害を引き起こすことがあります。下戸は下戸なりに無理に飲まない方が長生きのこつです。
アルコールに強い人は肝臓が強いとは限らない
上戸の人が肝臓が強いとは限りません。肝臓には何百種の酵素がありますが、アルコールを解毒する酵素はその中の一つです。それが強いからといって、肝臓の働きを司る他の酵素がすべて強いということはありません。事実、ロシアやフランスの人々はアルコールに強いのでウオッカやワインを浴びる程飲見ます。その結果、肝臓がんの患者数が世界一です。
食べながら飲むとよい
からだに支障のない一日のアルコール量は、日本酒で一日1-2合、ビールでは大ビン1本、ワインは2日で一本程度だったら大きな問題はありません。しかし 晩酌で毎日4合以上の日本酒を飲み続けると、20年-30年後にはアルコール性肝炎から肝硬変になり、さらに進むと最終的には肝癌になることが多いです。アルコールは胃と小腸から吸収されるので、食物と一緒に飲むとその吸収がうすまり、肝臓に対するダメージが小さくなります。酒を飲むときには炭水化物を多く食べると酔いが小さくなります。毎日飲んでいる人は一年に一回は肝臓の検査をお勧めします。

まとめ
酒は楽しく飲むものですが、ときには「へべれけ」になった上司の不満にもつきあわなければなりません。人生の縮図です。徒然草には「百薬の長とはいへど、よろづの病はさけよりこそおれ」とあります。酒は百薬の長とは言うけれど、すべての病気は酒から起きるともいわれています。飲みすぎて「酒に酔って」しまえば「狂い水」になり、ほんの少量たしなむ程度なら「百薬の長」になります。果たして酒はよいものか、悪いものか、迷ってしまいます。でも本当に悪いものであったら、人間社会にこれほどまで永年にわたって親しまれ、さまざまな文化を創造してくれるはずがありません。皆さんはどうお考えでしょうか。
2019年5月1日
次回予告:権威付けの情報はほどほどにみよう
68. 権威付けの情報はほどほどに見よう
私たちが日常知る情報源として、新聞や雑誌、テレビニュースなどがあります。専門分野に話題が及ぶと必ず現れるのが「その道の権威者」です。最近は多くの健康食品が世の中に溢れています。健康食品というと健康によいということで、その広告には健康の専門家である「○○医学博士」「○○教授」の推薦文がよく掲載されています。これは権威者の一言でその商品が健康によいという付加価値をつける「権威付け」です。新製品などは権威者の一言があるとつい信用して購入します。それではこれらの権威付けは本当に正しいでしょうか。

テレビ番組でも健康食品の宣伝に関するものが増えています。中にはその内容がマユツバものが少なくありません。2007年1月にフジテレビの情報番組「発掘!あるある大事典」で、放映された「納豆ダイエット」の番組のデータが捏造だったことが発覚しました。
納豆を食べるとダイエットに効くということで、番組ではそれを示す動物実験のデータなどを紹介しました。それを見ていた視聴者はすべてを信用し、翌日はスーパーの店頭から納豆が姿を消したという騒動です。しかし、間もなくそれは捏造だった事が判明しました。視聴率をとるための現場担当者の捏造でした。これは相手がフジテレビという権威のあるテレビ局だから視聴者は信用したのです。テレビ番組の内容について、その真偽を、テレビ番組のスタッフが科学的に検証することは殆どないでしょうから、番組の中では情報提供者である権威者が示したものをそのまま放映されます。したがって、その内容にウソがあっても、それはテレビ局の落ち度ではなく、偉い先生の責任です。
2006年1月テレビ局放送の「レモンでダイエット」では、コメントした大学教授が「実験に関与していない」「ダイエット効果があるとは言っていない」などと証言し、レモン汁でダイエット効果があるとする番組内容を否定しました。それまでに、テレビ番組ではいろいろな食品がダイエットに効果ありとして報道されました。それには納豆、味噌汁、レタス、にがり、小豆、ワサビがあります。そして次は「レモン」です。
医師の健康食品の勧めはマユツバが多い
テレビの健康番組ではそれぞれの領域で専門の医師が健康に良いといわれる食品を紹介しています。しかし、自分でそれを証明する実験をやっている訳ではなく、多くは医学雑誌、医学情報誌、その他の医学関係の雑誌に掲載された情報を紹介するだけです。時にはもとの情報がでっち上げだったり、捏造だったりすることがあります。その説明の中には食品に含まれる成分としてカタカナの化合物名が多くでます。その化合物が健康によいとのことです。
このカタカナ名がくせ者です。視聴者は成分名には関心がありません。多くのカタカナ名を見せられてもそれを覚えているわけではありません。知りたいのは、食品の名前と何に効くかです。番組が終わって早速スーパーで購入し食しました。しかし、テレビで医師が言っていた効果は見られませんでした。当然です。どれだけの量を食べたら健康によいか。それについては何の説明もありません。権威ある医師の情報を100パーセント信用して、勧められた食品をいち早く買うために消費者心理としてスーパーに駆け込みます。もし何の効果がなかったとしても、医師だけの責任ではありません。それはもとの医学雑誌の情報が怪しいからです。
プラセボ効果
医療の世界には「プラセボ効果」(またはプラシーボ効果、思い込み効果)と言う専門用語があります。痛みで困っている患者に、鎮痛効果をもっていないが味、色が本物と全く同じ錠剤や粉末を、「これは鎮痛剤です」と患者に投与したら、30パーセントの人で痛みが消えたとの報告があります。つまり、薬と信じて飲んだ患者は効き目がみられたのです。これが「プラセボ効果」です。
驚くことに、上で述べたプラシーボ効果には治療効果とともに本物の薬と同様の副作用も出ることがあります。もっと驚くことに、プラシーボを投与した人の血液検査値が異常になったとの情報もあります。最近、某大学で健康な人108人にプラシーボを投与したところ、そのうち18人(14.3%)の人に肝機能異常がでたそうです。何も毒性のない粉末で肝障害になることは考えられません。これは、「この薬を飲むと肝臓の働きが悪くなるかもし売れない」という暗示によるプラセボ効果です。

テレビ番組でも、権威ある医師が紹介する健康食品は、プラセボ効果も加わって視聴者の消費者心理を動かすことがあります。紹介された食品を食して、テレビで紹介された効果が出たかどうかを確認することが出来ません。もし、何の効果もなかったとしてもだれの責任にもならないでしょう。
おわりに
最近は、「証拠に基づいた医学、薬学」が常識になっています。つまり証拠のないことは信じられない。○○食品が健康によいと言っても、それを証明する証拠がなければ信じられません。テレビ番組で健康のプロである医師が健康食品を説明してもそれがどれだけ健康によいか判断が難しいです。最終的には視聴者が納得するかどうかによります。
2019年6月1日
次号予告:女性は強い。なぜか?
69. 女性はなぜ強い?
女性は男性よりも強いと言われています。本当でしょうか。昔の女性は、幼い頃は親に従い、嫁いでは夫に従い、老いては子供に従うものと言われていました。これによると女性が弱そうに見えますが決してそんなことはありません。体力では男性のほうが強いですが、いざここ一番の時には女性のほうが圧倒的に強いことはよく知られています。女性は基本的に、妻になり、母になってそれを全うするに必要なだけの気力、体力、素質を備えています。しかし日常の平和な環境ではそれを出しません。それに対して、男性は、自分の力を実力以上に見せびらかし、夫婦喧嘩では最終的に謝ることになります。なぜ女性が強いかについては生物学的に証明されています。

妻のことをカミさんということがあります。「女房」では古臭いし、「妻」、「家内」では少し堅苦しいので、「かみさん」と呼んでいる方は多いようです。「かみさん」とは、俗にいう、頭の上がらなくなった自分の妻のことで、特に、口やかましくなった妻のことをいいます。
どうして女性は長生きするか
我が国では100歳以上の高齢者数の8割が女性です。どうして女性は長生きなのでしょうか。それには科学的な根拠があります。あとで述べますが、人間の基本形は生物学的に女性なのです。多くの家庭でも両者の力関係はほぼ例外なく女性が男性よりも強いようです。
老化に関する世界的な専門家である米国アラバマ大学生物学部長のスティーブン・オースタッド氏によれば、女性はガンや心臓病などを含めた15の死亡原因の中で、12について男性より少ないことを指摘しています。この調査の中で唯一の例外は認知症です。認知症は女性のほうが男性に比べて亡くなっている人が多かったのです。
女性は強い遺伝子を持っている
少し専門的な話になりますがご辛抱ください。人間は23対の遺伝子の塊である染色体を持っております。それとは別に性別に関係する染色体として女性特有のXと男性のYの性染色体があります。女性が妊娠したときには胎児はすべて女性型の染色体(X)の組み合わせ(XX)ですが、妊娠7週目になった頃に男性か女性かが決まります。特殊なホルモンがXXに注がれると、二つのXXの中の一個がYに変わりここで女性型から男性型に変わります。
つまり、男性の場合は、XXからXYに変わるのです。Y染色体は男性の証拠です。女性はX染色体二個(XX)のままです。XはYに比べて生命力が圧倒的に強いので、顕微鏡で見ると女性の二本のX染色体のうちの片方は通常の状態ではお休み状態で、X一個だけでも十分に日常の活動が出来るほどの力があります。つまり、残りの一個のXは予備のようなものです。単純に言うと、「女性型Xは男性型Yよりも強い」のです。女性は2個のXのうち一個だけで十分に生活できますが、男性はXとYがフル稼働しないと女性と同じ程度の働きが出来ません。男性のXYの中で、Xの方が精力的に活動しYはその補助的役割のようなものです。まさに家庭内の力関係です。つまり、X(女性)はY(男性)に比べて圧倒的に強いので、Xを2個持った女性の方が、X1個しかもたない男性に比べて生物学的にも強いのです。
女性はストレスに強い
女性は他人とのコミュニケーション能力が男性に比べて抜群です。電車の中で隣り合った他人が、昔からの知り合いの様に話し合っている姿をよく見かけます。全く初対面の人とでも話し合うことによりストレスを解消することができます。
男性は力が強いので瞬発力は強いですが、長期的なストレスに対しては女性に比べて弱い。女性は長期的な持久力は男性にまさっていますが、粘り強さ、したたかさ、共感する力で、男性に比べてはるかに優れており、たいていのものを乗り越えていけるという強さがあります。
女の度胸には男は叶わない
女性は子どもを生み育てるという強い希望があるので、そのためには何を犠牲にしても生き延びることが優先順位で遺伝子が働きます。そのため命の危機に迫った時には女性は冷静に判断し、そのための度胸を持っています。どこの家庭でもおかみさんは夫に対しても子供に対しても頼られる立場です。なぜか。それは、いざという時に度胸があるからです。女性は男の嘘を見抜きますが、男は女の嘘にまんまと騙されます。女性の度胸は子育てを通して母親としての忍耐や愛情が自然と身につくからです。
配偶者に先立たれた場合、女性は最初の一年は落ち込んでいますが、その後は同世代の友達と楽しく毎日を過ごす人が多い。しかし、男性は配偶者が亡くなると3年以内に亡くなる人が多いと言われています。精神的に弱いということかもしれません。

女性は母親になったら強い
一般的に、普段は男性より女は弱いものとされています。しかし、女が弱いものであれば、子育てすることが難しくなります。したがって、母になった途端に強くなるのです。子育ては、精神的に強くならないとできないものです。母親が子供を守るために強くなるのは精神的なことだけではなく、脳の中にあるホルモン「オキシトシン」の作用が関係しているとされています。オキシトシンは幸せホルモンとも呼ばれ、「大切な存在を愛して尽くす」のです。子供への愛情と同時に、子供を守るためには、他人への攻撃などあらゆる手段をとります。
母と子との絆は強い
母と息子
夫は妻との間には遺伝的な関係は一切ない。いわば生物学的には他人です。しかし、息子は母の遺伝子Xを持っています。母にとって息子は自分の分身であり両者はまさに一心同体です。息子も母に対して尊敬の念を持っていることが多い。それは理屈ではなく遺伝的な本能かもしれない。昔、戦争が激しかった頃、戦地で亡くなる時に最後の言葉は「お母さん」の一言だったそうです。
母と娘
娘は息子以上に母親との遺伝的な関係が密です。母親と同様に強い遺伝子Xを2個持っています。女性としての、出産、子育てなども母親と同じ道をたどるので、娘にとって母は自分の道標です。子供が成長すると、母と娘は親子であると同時に主婦として同じ立場に置かれるので一段とその関係が密になります。娘と母親の間に夫は立ち入る場所がありません。
おわりに
子供にとって母親は何か大事があったときには最後の頼れる砦です。なぜか、母親は自分を犠牲にしてでも子供を守ってくれるからです。家庭内で些細なことで口論になった時には、最初は夫の勢いが良いですが、最終的には妻にはかないません。そっと台風が過ぎ去るのを待つのが懸命な策です。そんな生活を何十年も続けると、最初は他人であった夫婦が、家庭の中では空気のように無意識のうちに必要な存在になります。世界の最高齢は116歳の田中力子さんです。これからも長寿の時代が続きます。夫は無意味な抵抗をせずに妻の言い分に従うのが懸命な余生の送り方かもしれません。皆様はどのようにお考えでしょうか。
2019年7月1日
次号予告:食品添加物は過大に恐れられている
70. 笑いのコラム(6)
前回、次号予告として「食品添加物は過大に恐れられている」と記しまましたが、都合により変更しました。

- 庭の芝
ある日の午後、裕福な弁護士がリムジンから外を見ると2人の男が道端で芝を食べている。
弁護士は運転手に命じて車を止めさせ、男に近づいた。
弁: なぜ芝など食べてるのかね?
男: 金がねえんでさ、だんな。
弁: そうか、なら私と一緒に家に来るがいい。
男: 女房と子供が6人いるんですがかまわねぇかい、だんな。
弁: みんなつれて来るがいい
貧しい家族の全員がリムジンによじ登って弁護士の家に向かった。
男の一人が「うれしいねぇ、だんな。あんたは親切な人だ。家族まで世話してもらえるとは」
「君たちはきっと私の家を気に入るはずだ。庭の芝が膝まで伸びている」 - おばあちゃんの悩み
とある一家が、おばあちゃんを車椅子で芝生に連れ出した。そこでは、おばあちゃんの100歳のバースデーパーティーが行われていた。おばあちゃんはしっかりと言葉を発することはできなくなったものの、なにか伝えたいことがあるときは、ノートに書くことができた。
しばらくすると、おばあちゃんがヨロヨロと右側に傾きかけたので、家族がつかんで起こし上げ、おばあちゃんの右側に枕を入れた。それからまたしばらくすると、こんどは左側に傾きかけたので、家族はまた起こし上げ、左側に枕を入れた。その後すぐに、こんどは前方に傾きかけたので、家族はまた彼女を起こし上げ、ちゃんと支えられるように腰の周りに枕を縛りつけた。
このとき、遅れて到着した甥がおばあちゃんに駆け寄ってきて、「やあ、おばあちゃん、元気そうだね!どんなお祝いをしてもらってる?」
するとおばあちゃんは小さなメモ帳を取り出し、ゆっくりとこう書いた。「誰も私にオナラをさせぬ」 - 血液検査
ある病院の待合室に2人の男がいた。
そのうちの一人が泣いていた。
「どうして、泣いているんですか?」
男は泣きながら答えた。
「今日は血液検査の為に来たんだ。あいつらときたら、俺の指の先を切りやがった」
それを聞いたもう一人の男はびっくりして泣き始めた。
最初の男が尋ねた。
「何で君が泣いているんだい?」
「私は尿検査で呼ばれたんです」 - カウンセリング
ある婦人が夫の精神状態について心療内科でカウンセリングを受けていた。
「先生、主人はひどいノイローゼですの。」
ひとしきり日常の様子、ことに夫の精神的異常についてまくしたてた。
「そのようですね。」
「しばらく療養させたいのですが、海と山とどちらがよろしいでしょうか?」
「そうですねぇ。」
と少し考えた後、医者が答えた。
「ご主人が山に行かれて、奥さんが海に行かれると一番よろしいかと。」 - プロポーズ
ニコラウスとジェーンの二人はどちらも80歳を超えた老人だった。
ニコラウスは数年前に妻を亡くし、ジェーンもまた、10年前に夫を亡くしていた。二人は知り合い、会うたびに親しくなった。そして、1年が過ぎようとしたある日、ニコラウスは、意を決してジェーンに伝えた。
ニコラウス:「私と結婚してくれないか?」
ジェーン:「ええ喜んで!!」
そして二人は永遠の愛を誓った。
ところが、翌朝ニコラウスはジェーンの返事がどうだったのか、
はっきり思い出せなくなっていた。
そこで、ニコラウスはジェーンに電話をした。
ニコラウス:
「ジェーン、昨日、私は君に結婚を申し込んだけど、返事はどうだったかな?
歳のせいで、どうしても思い出せなくて」
ジェーン:
「電話してくれてありがとう、ニコラウス!おかげで助かったわ。
昨日、誰かからプロポーズされたんだけど、誰だったか思い出せなくて困っていたの」 - ペンダント
A「おめでとうございます。Bさんは1万人のうちの一人に選ばれました。当社の幸運のペンダント、普段なら5万円のところ、特別に半額でお買い上げいただけます。
B「本当に効果ありますか?」
A「それはもう。これをご購入されればお金に不自由することはございません。」
B「ほう。」
A「素敵な異性にめぐり合え、ご結婚にまでこぎつけた方もたくさんおられます。」
B「なるほど。」
A「どうです。お気に召されましたか?」
B「ほかにもうちょっとないですかね。たとえば慰謝料を払って妻と別れられる不幸のペンダントとか。」 - 最良の日
明日、結婚式を迎える若者に初老の男が言った。
「君の人生最良の日に乾杯だ」
「おいおい、気が早いな。結婚式は明日だぜ」
すると初老の男はニヤリと笑って言った。
「だから、今日が人生最良の日なのさ」 - ハエの運命
とある男がハエに芸を仕込んだ。
そのハエは賢く、ありとあらゆる芸を覚え、一攫千金も確実と思われた。
男はハエを見せるために、とある酒場へ向かい、マスターの前でハエの芸を見せる事にした。
「おい、マスター。このハエをみな」
マスターはハエを見ると
「おっと、すみませんね旦那」とたたきつぶした。 - 指輪
「あなたから頂いたこの指輪、お返ししますわ。あなたとは結婚出来ませんの。
私には他に愛している方がおりますの。」
「それは誰だ」
「あなた、その人を殺すつもりですか」
「いや、この指輪を売りたいんだ」 - ゲーム
飛行機に乗っていた教授が、隣の席の助手に提案をした。
「退屈しのぎにゲームをしないか?交代で質問を出し合って、答えられなければ相手に罰金を払う。
君の罰金は5ドル。私の罰金は・・・そうだな、ハンデとして50ドルでどうかね。」
「受けてたちましょう。先生からどうぞ。」
「地球から太陽までの距離は分かるかね?」
助手は黙って5ドル払った。
「勉強が足りん。約1億5000万kmだ。『1天文単位』でも正解にしたがね。君の番だ。」
「では先生、丘に上がるときは3本脚で降りる時は4本脚のものをご存じですか?」
教授は必死に考えたが解らず、とうとう目的地に着いてしまったので、50ドル払って尋ねた。
「降参だ・・・解答を教えてくれ。」
助手は黙って5ドル払った。 - 評価される絵
芸術家「私の絵の売れ行きはどうかね?」
販売員「それがですね!あなたの絵は死後必ず評価されると言って、今のうちだと15枚も買っていった人がいたんですよ!」
芸術家「おお!すごいじゃないか!買っていったのはどんな人なんだ?」
販売員「あなたの主治医です。」 - サッカー試合
地獄のサッカー代表チームが天国の代表チームに試合を申し込みに行った。
「いいですよ」と天使たちは快諾した。
「どうせこちらが勝つに決まってますけどね。 何しろ名選手は天国にいますから」
「いや、勝ちはこっちに決まってる」と悪魔たち。 「審判はみんな地獄にいるからな」

「アメリカジョーク集」より
2019年8月1日
次回予告:「廃用症候群」は老化の引き金
71. 「廃用症候群」は老化の引き金
「廃用症候群」をご存知でしょうか。「廃用」とは体の機能を使わないことを意味します。また「廃」という字は、「廃業」「廃棄物」「廃人」などの言葉が連想されて、当事者には不快感をもたれる方が少なくありません。そこで、最近では「生活不活発病」ともいいます。

定年を過ぎた頃になると、いつまでも若々しく生きたいのはだれでも願うところです。あなたの知り合いにも「どうして、この人は若く見えるんだろう」という人がいるに違いありません。歳をとること(加齢)と老いる事(老化)とは、必ずしも同じではありません。加齢とは単に歳をとることですが、老化とは歳とともに内臓の働きが悪くなり、精神的、肉体的に活動が落ちることです。白髪が増える、髪の毛が薄くなる、顔のシワが増える、などはだれでもおこる老化の一般的な現象です。しかし、高血圧、骨粗鬆症、動脈硬化、脳卒中などはすべての人にみられるわけではありません。これらは老化によるのではなく、たまたま高齢者の多くにみられる病気なのです。これらの病気は薬である程度は健康を取り戻すことが出来ますが、加齢は逆戻りできません。
高齢になると誰でも視力、聴力の低下やど忘れを感じて不安になります。さらに老化が進むと食事のときに飲み込むことが困難になり、気管に食物が入って肺炎になり命を落と人が増えています。食道と気管は喉の中で丁度道路の二叉路の様になっており、その分かれ目に弁がありますので、食物が喉に入ると自動的に弁が気管の入り口をふさいで、食道に流れる様になります。しかし、老化に伴って弁の動きが鈍くなると、食物や水が入っても気管の入口が半開きの状態になるため、気管から肺に入り「誤嚥性(ごえんせい)肺炎」になります。正常な人の肺は無菌状態ですので、雑菌が付いた食物が肺に入ると、忽ち炎症を起こして肺炎になります。特に脳梗塞や脳出血などの後遺症を持つ高齢者では十分に注意しなければなりません。
高齢者が注意する事は老化に伴って姿勢が崩れて腰が曲がると歩行障害や転倒し易くなることです。ちょっとした段差でつまづいて転んで骨折することが多くなります。不幸にも骨折したら何ヶ月もベットの上で体を動かす事ができません。骨折のように体を動かすことができない姿勢で長期間入院すると、患者にとって床ずれが大変な苦痛です。ようやく骨折が回復してもすぐには足腰が動きません。使わない体の部分は動きにくくなるのです。これが「廃用症候群」です。
健康人であっても、使わないと筋肉が縮んだり、関節が硬くなって思う様に動かなくなり、その状態はどんどん進行します。手足を動かさないでいると、筋力は、1週目で20パーセント、2週目で40パーセント、3週目で60パーセント低下します。この筋力低下を回復させるためには意外に長い期間がかかります。臨床医の話によると、1日中ベットで安静にした場合、それによって生じた体力の低下を回復させるためには1週間かかり、1週間の安静の後では1か月かかるといわれています。80歳以上になると、寝たまま過ごすことで1日に2パーセントの筋力が低下するとの報告があります。
この様な「廃用症候群」は手足だけではありません。脳も同じです。高齢になると記憶力が落ちる上に、生活の中での刺激が少なくなります。それを防ぐには、何でもよいから好奇心や趣味をもつことです。重度のストレスはうつ病の原因になり老化を進めることになります。ストレスがかかると、アドレナリンが多く出るため血管が収縮して血圧が上がります。しかし、ストレスの原因が消えると元の正常な血圧に戻ります。この様なストレスによる高血圧を「ストレス性高血圧」といいます。また、病院で診察の時に医師が血圧を測ると、患者は緊張のためか10−20は平常より高くなります。これは一種のストレス性高血圧です。
強いストレスに曝される人ほど病気にかかりやすく、その結果寿命が短くなる事はよく知られています。短気ですぐ怒る人はアドレナリンの出過ぎで、そのために血管が収縮し胃潰瘍や脳卒中の原因になります。ストレスは心筋梗塞や脳梗塞の原因にもなります。昔、薬学部の学生実習で水槽の中でネズミを30分間連続に泳がせると、ストレスのため最後には胃の内側が真っ赤になり潰瘍ができました。人間も同じで、強いストレスが続くと胃潰瘍になることはよく知られています。

おわりに
高齢者が一度廃用症候群になると、元の状態まで改善するにはかなりの時間がかかります。加齢に伴って骨密度が小さくなりますので、骨粗鬆症になりちょっとした段差で転んで骨折する人が少なくありません。廃用症候群にならないためには治療よりも予防が重要です。高齢者の場合、他人との交流が少なくなると精神機能が低下しますので、できるだけ他人との会話の機会を増やす様に心掛けることが大事です。急ぎの用事がなくとも会話することは、精神的な廃用症候群の防止策として大いに役立ちます。私は自宅にいる時は、1日少なくとも一回は友人に電話して相手に迷惑がかからない程度の時間で雑談をすることにしています。
2019年9月1日
次回予告:セカンドオピニオンをご存知ですか
72. セカンドオピニオンをご存知ですか

具合が悪くて医療機関で診察を受けた時に、医師から「初期のガンです」と言われたら頭が真っ白になります。そんな時にはだれでも他の医師の意見を聴きたくなります。それがセカンドオピニオンです。この制度ができた初期の頃は、患者は現在かかっている医師のことを考えて躊躇していました。しかし、最近は多くの患者がセカンドオピニオンを利用しています。中には、自分が納得する説明をいってくれる医師に出会うまで,何カ所もの医療機関を受診する患者がいます。これを「ドクターショッピング」といいます。
・セカンドオピニオンとは
セカンドオピニオンとは、『診断や治療方針について、現在の担当医以外の医師の意見を聞き、参考にすること』をいいます。患者がセカンドオピニオンを考えるのは次の場合です。
1)担当医に診察や治療方針の説明を受けたが、どうしたらいいか悩んでいる。
2)いくつかの治療法を提示されたが判断がつかない。
3)他の治療法についてもっと詳しく知りたい
患者は病気の診断については素人ですので、医師の言うことについて専門的な議論はできません。したがって、医師の診断が本当に間違いないか、最高の選択かどうか疑心暗鬼になるのは当然です。セカンドオピニオンとは、すぐに担当医を替えたり、転院したり、他の医師の治療を受けたりすることではありません。まず、ほかの医師の意見を聞くことがセカンドオピニオンです。
セカンドオピニオンを必要とするのは主としてガン患者です。最近では自分と同じ病気についてインターネットでいろいろな情報が入手できます。また、同じ病気の他の患者からの経験談などを聞くことができます。病状や進行度によっては時間的な余裕がなく、なるべく早期に治療を開始した方がよい場合が少なくありません。
セカンドオピニオンを希望する場合には具体的に次の手順で行います。
1. セカンドオピニオンを受ける医師や病院を探す
セカンドオピニオンの医療機関をさがす場合、現在の担当医に相談する、インターネットで探す、ほかの患者や病院の相談窓口に聞いてみるなど、いろいろな方策があります。
近年、がん医療を行っている大型病院では「セカンドオピニオン外来」を設置しているところがふえています。セカンドオピニオンをどこで受けるか迷う場合には、がん診療連携拠点病院などのがん相談支援センターに問い合わせると、その地域のセカンドオピニオン外来を行っている病院や、専門領域などの情報を得ることができます。セカンドオピニオンを受ける医療機関が決まったら、その医療機関の窓口に連絡して、セカンドオピニオンを受けるために必要な手続き(受診方法、 予約、費用、診察時間、必要な書類など)を確認します。
がん治療の場合、手術、放射線治療、薬物療法がありますが、もし、主治医に手術を勧められた場合、放射線治療について知りたいときは、現在かかっている医師にがんの放射線治療を専門とする医師にセカンドオピニオンを受けたい旨を伝えることが必要です。

2. 現在かかっている医師に紹介状をお願いする
セカンドオピニオンを希望する場合、最初に行うことは、現在かかっている医師に診療情報提供書(紹介状)を書いてもらうことです。紹介状の内容は医師の判断によりますが、一般には現在受けている診断内容、病状、どのような検査を受けているかなどです。また、がんの場合は、再発・転移などに関する治療内容を,セカンドオピニオンの医師に正しく伝える必要があります。
3. セカンドオピニオンの病院で受診する
受診を希望する場合は一人で受診するよりは、ご家族,友人などに同行してもらうと、緊張がほぐれ,聞き漏らしも少なくなります。また、限られた時間内に効率よく質問するためには、知りたいことをメモしておくとよいです。また、セカンドオピニオンを受診した場合、診断して頂いた医師から紹介状を作成して頂いた担当医宛に情報提供書(紹介状に対する返信)を書いてもらうことをお勧めします。
4. 元の担当医の外来を受診する
セカンドオピニオンを受けたら、治療方針について自分の考えが変わったかどうかを現在の担当医に報告した上で、これからの治療法について再度相談します。セカンドオピニオンに対する担当医の意見を聞くことで、現在受けている治療への理解がより深まり、その後の治療がよい方向に向かいます。
5.ほかの医療機関への転院
セカンドオピニオンを聞いた結果、現在の病院からセカンドオピニオン先の病院で治療を受けることになった場合には、現在の主治医とセカンドオピニオンの受診先の医師との間で、あらためてこれまでの治療内容や経過などを紹介状などで引き継ぐのが一般的です。
おわりに
多くの場合、医師同士は、相手の医師の診断を誤っているとか、その治療法では治らないなど、決定的に否定することはありません。セカンドオピニオンの医師は最初の主治医の方針は否定せずに他の治療法を提示することが多いです。これらの情報を総合的に考えた上で、患者は最初の担当医と最終的の相談します。最終的には患者が十分に納得した上で主治医かセカンドオピニオンの医師の意見のどちらかに決めます。患者は自分の希望をはっきりと申し出ることが本人にとってベストの選択です。
2019年10月1日
次回予告:食品添加物は過大に恐がられている
73. 食品添加物は過大に恐れられている
なぜ添加物は恐れられているか
多くの主婦の皆さんはスーパーで食品を買うときに「添加物は体に悪いから」と言って添加物を毒物のように恐れています。それは、「食品添加物は毒性の高いもの」という情報がマスコミや書店の店頭に並んでいる本などで喧伝されているからです。添加物は皆さんが恐れているほど毒性はありません。毒性があるのは食品添加物として使われている化学物質を他の目的で大量に用いた場合です。化学物質の毒性は使う量により決まります。我々の生活の中では多くの化学物質が食品として使われています。しかし、それらが全て危険ということはありません。

「食品添加物が体に悪い」は間違い
例1 塩の毒性
塩は日常の生活に欠かせないものですが、体重1キログラムあたり、0.5~1グラムが致死量と言われています。体重60キログラムの人だと食塩20~30グラムほどです。大人に比べて体が小さな子供の場合、体重10キログラムでは小さじ1杯5グラムほどの食塩で死に至ることもあります。塩の毒性はちょうどナメクジに塩をふりかけた時に死ぬのと同じ理屈です。大量の塩が体に入ると、体内の細胞の中の水分が塩に吸収されて細胞が死ぬからです。
例2 フグ毒は薬になる
戦前、戦後の一時期にフグ毒のテトロドトキシンを筋弛緩薬や神経痛、リュウマチの痛み止めとして使用されたことがありました。効果が非常に強力なので一時は広く使われていたのですが、毒性量と薬効量の差(安全域)が小さいこと、中毒の場合にそれを回復する薬や方法が見当たらないので現在はほとんど使われていません。
食の安全性を確保するために国では平成15年7月1日に「食品安全委員会」を内閣府に設置しました。食品安全委員会は、国民の健康の保護を目的として科学的知見に基づきリスク評価を行う機関です。厚生労働省は、「食品安全委員会」の意見を聴き、その食品添加物が人の健康を損なうおそれのない場合に限って使用を認めています。
食品添加物の安全性
食品添加物は、保存料、甘味料、着色料、香料など、食品の製造過程または食品の加工・保存の目的で使用されるもので食材とは異なります。スーパーで売られている食品の多くにこれらの添加物が入っていますので、体に大丈夫かと心配される方が少なくありません。しかし、国で認可している添加物は通常の添加量では健康に問題ありません。
今日、日常摂取する食品添加物は国の認可を得たもので安全でありますが、過去には殺菌剤としてのAF-2(1974)、人工甘味料のチクロ(1969)、着色料のオーラミン(1953)などの様に、承認されて市場に出回ってから安全性の点で認可が取り消された例もあります(カッコ内の数字は禁止された年)。しかし、これらの取り消しの原因については、ヒトに関するデータは少なく、むしろ動物実験や試験管内試験での発がん性に基づくものが多かったです。
人工品より天然産が安全という保証はない
食品添加物の中で天然産が安全で化学合成で製造されたものが危険と言われることがありますが、毒性学的観点からそのようなことはありません。天然産を精製した純品は化学合成で製造されたものと同じ化学構造を持っているので、生体はそれらを区別することはできません。食品添加物は生命維持に欠かせない毎日の食品に使用されるため、特に厳しい動物試験と安全性の確認が求められています。
一日許容摂取量(ADI)
厚生労働省は、食品添加物の安全性を確保するために、食品安全委員会による科学的根拠の評価に基づいて、人の健康を損なうおそれのない場合に限って使用を認めています。しかし、人で安全性を試験することはできませんので、その代わりに動物実験の結果から人での安全性を推定します。その指数をADI (Acceptable Daily Intake)と言います。ADIとは、ある物質について人が生涯その物質を毎日摂取し続けたとしても、安全性に問題のない量として定められています。動物で毒性が見られない最大量の100分の1に見積り、さらに、「個人差」の違いを10分の1として、それらを掛け合わせた数値です。通常、一日当たり体重 1キログラムあたりの物質量で表されます。ADIは食品添加物、農薬などが認可される場合の安全性の目安となります。

着色料
スーパーで売っている食品の容器の裏側には、その食品に使用されている着色料の表示が義務づけられています。食品表示には、赤色3号、青色1号など合成色素や、天然着色料のウコン色素やクチナシ赤色素、ベニバナ黄色素などがあります。
前述の通り、着色料の場合でも天然物が安全で合成品が危険という科学的な根拠はありません。 合成品は規格や純度が明確に規定、管理され安全性は高いですが、天然物は産地や気象条件等によって夾雑物や有効成分の含有量など品質がばらつくことがあります。現在流通している着色料は、規格基準の幅が設定されており、国の規制に従って使われている限り、基本的に健康被害になることはありません。
人工甘味料
人工(合成)甘味料として最もよく知られているのはサッカリンで、国内で最初の人工甘味料として発売されました。昔は動物実験で発がん性があるというので一時製造、販売が禁止されていましたが、その後、ヒトでの安全性で問題がないことが明らかになったので現在は使用が許可されています。
また、最近人気のアスパルテームは、アミノ酸であるアスパギン酸とフェニルアラニンが結合したものです。カロリーは砂糖と同じく1グラムあたり4キロカロリー、砂糖に比べて200倍の甘味を持つので、使用量は200分の1で済み結果的にカロリーを抑えることができるので広く使われています。 アスパルテームのADIから計算すると、体重50キロの人が、1日およそ2グラムを毎日摂り続けても健康に影響を及ぼすことはありません。実際、日本人のアスパルテーム摂取量は、厚生労働省の2002年度・2003 年度の調査によれば、ADIの0.29パーセントでした。
天然甘味料として、ソルビトール、ステビア、キシリトー ル、グリチルリチンなどが用いられています。 これらの甘味料も通常の摂取量では安全性に問題がないことが知られています。
合成保存料で健康被害はない
合成保存料として用いられている安息香酸ナトリウムは、水に溶け易いために
細菌による食品の防腐剤として広く用いられています。食品の毒性量の目安として使われている一日許容摂取量から計算すると、醤油、清涼飲料水などに含まれる安息香酸ナトリウムの毒性は、安息香酸ナトリウムを含む醤油や清涼飲料水を毎日500ミリリットル飲み続ける量になりますが、毎日の生活の中でこんなに大量飲む事はありません。
おわりに
食品添加物と薬が比較される事があります。食品添加物と薬の毒性の違いは、薬の毒性の場合、患者が飲むのを止めると避けることが出来ますが、添加物は毎日の食事を止めない限り自動的に体内に摂取されます。
添加物と類似のものとして健康食品やサプリメントがあります。しかしこれらの製造、使用には国の許可が必要ないので(特ホを除く)、身体に不具合が発生した場合は、すべての責任は製造、販売の企業にあります。食品に添加されている量で健康を害する事はないですが、サプリメント、健康食品などを常用している人は、体内に蓄積してある時突然毒性を示すことがあります。
2019年11月1日
次回予告:頑固老人とのつき合い方
74. わが半生の追憶
私の年齢になると眠りが浅くなり、真夜中、ふと目のさめることが多い。そんな時、これまで出会った多くの人々との出来事を思い出します。札幌での5年間の生活で、内向的だった性格が自分で驚くほど外向きに変わったこと、40代、50代の頃多くの教え子と過ごした大学での想い出は忘れられません。ある時、研究室の飲み会で日本酒一升ビンを1時間で空にした女子学生を見たときには下戸の私にとっては大変な驚きでした。また、ヨーロッパでの国際会議の後で多くの国を一人旅したときの感動は忘れられません。旅は楽しいことだけでなく、ときには予想もつかない災難に会うこともあります。今年88歳になった私にとって、過去60年間のどの時代の経験も忘れることができない懐かしい想い出です。

札幌での生活
昭和36年(1961年)から41年まで北海道大学大学院薬学研究科の学生として札幌で過ごしました。当時の札幌は今と違って新千歳空港はまだ開港しておらず、東京、大阪など大都会からの航空便はなく、北海道へ渡る唯一の手段は青函連絡船でした。4時間かけて青森から函館へ、さらに急行列車で5時間かけて着いた札幌は、高層ビルが林立する都会化した今の札幌からは想像もつかない、異国風の情緒ある街でした。中でも、本州では見られない街中のとんがり屋根の住宅は私にとっては極めて印象的でした。当時、札幌三越には冷房の設備がありませんでした。今考えると隔世の感ですが、長い冬の札幌では短い夏のための冷房は必要がなかったに違いありません。半世紀以上前の話ですが今でも鮮明に憶えています。
内向性から外向きへ変わる
生来内向性で初対面の人との会話や会議での発言は最も不得意だったのが、5年間の札幌での生活で性格が一変しました。これは北海道特有の道民性に影響された結果だと思います。アメリカは多民族国家で独立の頃は西欧諸国から多く移民し、お互いに助け合って建国しました。同様に、北海道は明治以降に日本各地から渡ってきた人々により開拓されました。アメリカ人と道民の共通点は、皆さんがおおらかな気質で、初対面の人でも百年の知己の様に気軽に話しかけてくれることです。これが私の性格を変えました。学会などで久しぶりに会った友人は私が多弁になったことに驚きました。これは間違いなく札幌で過ごした5年間の生活のお陰です。人間の性格は生活環境で簡単に変わることを実感しました。
「さようなら」の意味するもの
1995年から国際会議への参加で、海外出張が多くなり、多い年は年間100日くらい海外に出かけました。その頃、帰国便で、成田空港に着く直前に、客室乗務員が空港到着後の乗り換え便や通関などの説明が一通り済んだ後で、最後に「それでは皆様これからさきもよい旅をお続け下さい。ごきげんよう、さようなら」と結んだ。私はこの「さようなら」の言葉を聞くと涙が出そうになりました。何故か分からないですが、私にとって「さようなら」は永遠に再び会えない事を意味する悲しい言葉に聞こえたからです。そして、その私の悲しみが現実のものとなりました。
ハンガリーの友人の小児科医であったソラディー博士は大の親日家でした。ある年にヨーロッパでの会議のあとで、彼の招きでヨーロッパで最も美しいと言われているバラトン湖の近くにある彼の別荘で3日間過ごしました。3日目の朝、彼は病院へ出勤する別れ際に日本語で「さよなら」と行って車で立ち去りました。それから2ケ月後にソラディー夫人からメールを頂き、博士が心筋梗塞で急逝したことを知りました。私にとって、彼と最後に交わした言葉は「さよなら」でした。日本大好きのかけがえのない親友が亡くなったことは今でも悲しい思い出です。
旅のこぼれ話
外向きの性格に変わったせいか、いろいろな学会、集会でも友人との交流が活発になりました。また、会議でも積極的に発言することが多くなり、国内外の公職に関わる機会が増えました。1995年には国際毒性学会連盟(IUTOX)の副会長に選出され8年間務めました。その関係で知り合った各国の友人とは今でも交流が続いています。国際会議への参加などを含めて、これまで約20年間で30カ国を訪問し多くの貴重な体験をしました。この間の経験を紀行文にまとめ、それに友人の赤川さんが挿絵をつけてくれて、「旅のこぼれ話」としてインターネットにアップしました。「メディカルトーク」の目次ページの右下に「旅のこぼれ話」のリンクがあるのでお暇のときにご笑覧頂ければ幸せです。
ヨーロッパ一人旅
外国の文化、歴史に好奇心の旺盛な私は、ヨーロッパで会議があるときには、会議の終了後、2−3日一人旅を楽しみました。ヨーロッパには中世の風情ある美しい街並みや城がたくさんあります。キリスト教以前の古代宗教の遺跡の多くは世界遺産に登録されており、当時の暮らしを推し量ることのできる貴重な産物です。ここではヨーロッパへ行った時の旅の中から特に印象に残っているものを採り上げました。
エルサレムで国際シンポジウムがあった翌日、タクシーで40分ほどのベツレヘムへ行きました。ここは世界中からキリスト教信者が集まってくるイエス・キリスト誕生の地です。日本でも大晦日の夜にこの場所からの中継を見る事があります。 ここでの圧巻は、2000年前にキリストが誕生したと伝えられている洞窟のある聖降誕教会です。2012年に世界遺産になりました。ガイドブックの写真でしか見たことのなかった教会の中で感慨にふけている間に2時間が過ぎ、あわててタクシーでエルサレムのホテルに戻りました。
1998年にベルギーのゲント大学の友人を訪れたときのこと。夕食時に彼は地元の名物をごちそうするとのことで近くのレストランに連れて行ってくれました。テーブルの上に運ばれてきたのは、バケツ程もある大鍋に山盛りにされたムール貝の白ワイン蒸しでした。彼によるとこれはベルギーの名物だそうです。私にとっては初めて見る食物でしたので、恐る恐る食べ始めました。その味はこれまでに経験した事のない絶品でした。鍋の底が見えるころにはすっかりそのとりこになりました。ベルギーへ行く機会があったらぜひムール貝の白ワイン煮を楽しんで下さい。日本でも食することができるかもしれません。幸せを感じます。

イタリアでも多くの想い出があります。ある日、ミラノ大学の友人がサンタ・マリア・デッレ・グラツィエ教会に隣接するドミニコ会修道院に連れて行ってくれました。修道院の食堂の壁には世界的に有名なレオナルド・ダ・ヴィンチの「最後の晩餐」の絵画がありました。額に入った「最後の晩餐」は世界中の美術館で見ることができますが、その原画が美術館ではなく、修道院の壁に壁画として無造作に描かれていることをはじめて知って深く感動しました。ミラノは美術にあふれた街です。
海外の旅行は楽しいことばかりではありません。たびたび予期しない災難がつきものです。ヨーロッパのホテルで壊れたドアが開かなくて浴室に閉じ込められたこと、フィリッピンで食中毒になり脱水状態になったこと、メキシコでテキーラを飲まされて心臓が飛び出しそうになったこと、などなど。詳細は「旅のこぼれ話」(前出)をご覧頂ければ幸いです。
80代の災難
60代、70代に海外旅行を繰り返している頃は、自分の健康に全く不安はありませんでした。しかし、80代になり公務から離れて生活環境が変り精神的、肉体的に一段落したころ、病魔が待っていましたとばかりに一斉に襲いかかりました。82歳の5月に、総胆管結石で16日間入院、内視鏡手術を受けました。その2ヶ月後には胆嚢摘出で再入院しました。これらについては本シリーズ18話、21話で述べました。さらに、86歳の5月には以前から主治医と相談していた前立腺肥大の手術で7日間入院し、手術は無事成功しました(第59話)。87歳にはネフローゼという腎臓の病気にかかり40日間入院し、幸いなことに薬物療法でとりあえず治りました。そんなことで80代は災難の連続でした。70代に世界中を駆け回ったときに体は悲鳴をあげていたのかもしれませんが、本人は気づきませんでした。これまで患った病気は幸いにそれなりの治療で回復しましたが、これからどんな災難に会うか予想がつきません。先が見えないのが人生というものでしょう。
おわりに
「天寿を全うする」ことは誰でも望むところです。天寿とは平均寿命(男81.25歳、女87.32歳、2018年統計)を超えて、老衰などで安らかに亡くなることを言うようです。皆さんは自分の余命があと何年か知りたいですか。もしそれを知ったら、毎日が余命の最終日から逆算するカウントダウンの生活になります。そうなったら私の様な小心者は、毎日うろたえる生活を送ることになります。これは決して精神的によくありません。高齢になったら、先のことは「なるようになる」の方がはるかに精神的に安定した生活を送ることが出来る様です。
私が敬愛する遠藤周作はその著書の中で次のように述べています。 「長寿を望むからには、それなりの覚悟をしなければならない。老いることはすばらしいことだ、という一面と共に、醜く、辛く、孤独で悲しい面も背負わなければならぬのである。そのマイナスの面は若年時代、壮年時代には決してわからなかったものだ。」
私は30年前から毎年同じ病院で人間ドックを受けています。これまで担当医からいろいろな指摘を受けましたが、幸いに致命的な病気はありませんでした。「米寿をすぎた老人が今更人間ドックを受けてどうするつもりか」との声も聞こえますが、十人十色それぞれの人生観ですので今後も続けるつもりです。

最後に、60年間私の衣食住を支えてくれた老妻に感謝します。もしその支えがなければ、私は間違いなく一日も生き延びることが出来ませんでした。老妻とともに「さよなら」の日まで穏やかに長生きしたいと念願しています。
2019年12月1日
次回予告:頑固老人とのつき合い方
75.頑固老人とのつき合い方
人の性格は十人十色です。若い頃は穏やかだった人が高齢になると急に頑固になることが珍しくありません。
皆様のお知り合いの中でもきっと何人かはいると思います。長年連れ添った家人が驚くほど頑固になるときは問題です。家族が健康を心配して病院へ行くことを勧めても、「自分の健康は俺がよく知っているから必要ない」などと家族の勧めを拒否する高齢者が少なくないのです。このような高齢者は、家族に病人扱いされたり、命令されるのを嫌う人です。本人は病院へ行って医者にいろいろ質問されることや、検査などがすべて面倒になってやる気が起きないからです。しかし、病気から目を背けたところで病気が消えるわけではありません。もし深刻な病気だったら早期に治療が必要です。気になる症状が出たらすぐに病院に行くことをお勧めします。

ちなみに、私は病院へ行く事になんのこだわりもありません。2−3日喉が痛い時は躊躇なく耳鼻咽喉科で喉の検査を受けます。また、朝起きてめまいがしたり、1−2日熱っぽい時には早速行きつけの内科へ行き診断してもらいます。万が一大きな病気の前兆であれば、それなりの対応が必要だからです。このような病院好き(?)の私を家内からは顰蹙(ひんしゅく)を買っています。診察の結果、特に大きな問題がなければ安心です。心配性の私にとって、専門医による診断はいわば安心料のようなものです。
頑固な人には二種類あります。性格的に一本筋が通って自分の考えを曲げない人、いうなれば「意固地」な人です。もう一つは「わがまま頑固」です。この種の人はある程度納得しても、いろいろ屁理屈をつけてすぐには他人の考えを受け入れようとしません。このような頑固者と話をするときには、相手がこだわる理由がわかっている場合には、会話の中で極力その点に触れないようにすること、または相手のいうことについて、「なるほど、そうですね」などと積極的に共感を示したりする事で解決策が見えてきます。
話をしている間にこの相手は苦手で嫌いだと思って接していると、不思議なことに長時間の話し合いの間にそれが相手に伝わります。この状態になったら人間関係がぎくしゃくするだけです。頑固な人を相手に感情的に対応しても、それは自分がいらいらして消耗するだけです。こんなときは、私のような凡人には難しいことですが、冷静になり決して挑戦的にならないように聞き流すのが一つの方法です。頑固な人が最も嫌がるのは、自分の意見が一番で他人に先を越されること、反対意見で遮られること、上から目線で指示されることです。こんな人と接するためには、相手に敬意を払う態度を示し、相手の出方を見る、自分の意見を少し控えめに出すことです。それにより相手の態度が和らぎます。
頑固な高齢者は自尊心の高い人が多いので、それを傷つけないようにすることもスムーズに話し合う時のコツです。相手を押し込める話し方をすると徹底的に交戦してきますので、冷静に理路整然と一貫した考え方を述べて、相手を納得させることです。これが高齢者でどうしようもない頑固者には有効です。
高齢になると怒りやすくなる
年をとるとせっかちになり、自分で希望すること、やりたいことは直ぐにしないと気がすまないというわがままが出ます。 高齢者がちょっとしたことでも怒りやすくなるのは、脳の働きと関係があります。現役で毎日職場で働いていたの頃は脳のすべての部分を使っていたのですが、高齢になると使う必要のない箇所が増えます。その結果、脳の機能が全体として衰え、物事に対する理解力が低下して感情的にイライラしやすくなります。また、専門医の話によると、老化によって、脳内の感情をコントロールする部分が萎縮し、怒りの感情を抑制することが難しくなるとのことです。脳の機能のうち、物事や言葉の理解に関係する部分と、感性や社会性に関する部分の働きが衰えることで、怒りが抑えられなくなるのです。
高齢者の話は長い
集会で挨拶を頼まれたときに年寄りの話は長いので嫌われます。どうして長くなるか。自省をこめて考えるとその理由はどうやらこのようです。挨拶を頼まれると話の内容をいくつか考えて、順序をつけて話し始めます。話を始めて5分も経った頃に、心の中ではこれ以上話をしたら少し長くなるから止めておこうと思っても、「いいや折角準備したのだから」という事で司会者のイライラを気にせずに話を続けるからです。この状態は、医学的には、『既に話したこと、今話している事、これから話そうとしていることの分類が脳内で出来なくなるから』といいます。また、『時間の感覚が鈍っている』などといわれています。これも頑固の一つの表れです。
おわりに
高齢になっても頑固さがなく、若い人々と気軽に話す人は誰からも好かれて、友人もたくさんできます。加齢によって脳が活発さを失い、表現力が乏しくなったり、憂鬱になって人を避けるようになると、老化が急速に進みます。高齢になり、「話すのが面倒になった」とか「人と接することが億劫になった」という人は、加齢が進んでいる証拠です。このような人は年とともに無口になりますので要注意です。他人と会話をしている時に、脳は無意識のうちに自分の考えをまとめてうまく表現するように働いています。事実、高齢になっても他人との会話がスムーズにできる人は脳が若い証拠です。
ついでに一言。男女とも家事に費やす時間が多いほど認知症になる確率が低いことが医学的にわかっています。また、歳をとっても健康を保つためには軽い運動が必要です。しかし、何事も頑張りすぎないことです。自分のペースで進めることが必要です。これにより、いつまでも若い人々とうまく調和して過ごすことができます。少し疲れたと思ったら決して無理せずに休むことを心がけるべきでしょう。

おまけ
お正月ですので初笑いをお送りします。これまで掲載した「笑いのコラム」の中から抜粋しました。一人でこっそり笑って下さい。
- 病院での会話
医者「ところで、今日は良いニュースと悪いニュースがあります」
患者「悪いニュースからお願いします。」
医者「あなたの寿命はもって半年です。」
患者「それじゃ、よいニュースは?」
医者「3ヶ月後にアルツハイマーが発病し何もわからなくなります。」 - 老人が右足が痛いといって医者に見せた。
医者「うーん、検査の結果では特に異常はありませんね。」
老人「じゃあ、この痛みは何です?」
医者「まぁ、お歳のせいでしょう。」
老人「先生、いいかげんな診断はよしてくださいよ。」
医者「どうしてです?」
老人「だって先生、左足も同じ歳だ。」 - 精神病院で、ある患者が風呂桶に釣り糸を垂れていた。巡回中の医者がからかい半分に訊いた。
医者「どうです、釣れますか?」
患者「・・・釣れないねえ」
医者「なぜなんです?」
患者「・・・ここ、風呂場だからね」」 - 大学病院の教授回診にて
教授が入院患者のお腹を触りながら主治医に話した。
教授 「う~む、この人の脾臓は分かり難いね、これが触診できるようになるには10年かかる。」
主治医「この患者、脾臓は手術で摘出しているのですが。。。」
その後間もなく、この主治医は遠くの病院にとばされました。 - カウンセリング
ある婦人が夫の精神状態について心療内科でカウンセリングを受けていた。
婦人「先生、主人はひどいノイローゼです」 ひとしきり日常の様子、ことに夫の精神的異常についてまくしたてた。
医者「そのようですね」
婦人「しばらく療養させたいのですが、海と山とどちらがよろしいでしょうか?」
医者「そうですねぇ」と少し考えた後答えた。
「ご主人が山に行かれて、奥さんが海に行かれると一番よろしいかと」 - ある男が心臓移植手術で一命を取り留めた。
その男の病室に一人の医師が訪れて言った。
医者「君が助かったのは、私の手術のおかげだよ」
男「あなたが私の手術をしてくれたのですね。ありがとう、ありがとう」
医者「いや、私が手術したのは、その心臓の提供者の方だよ」 - 痛みの原因
ひとりの男が病院に行き、医者にこう告げた。
患者「先生、数日前から全身のどこを触ってもひどく痛むんですよ」
医者「具体的にはどういう事です?」
患者「肩を触ると痛いし、ひざを触っても激痛が・・・おでこを触っても本当に痛いんです」
医者「わかりました、診て見ましょう」
医者は男の体を一通り触診し答えた。
「症状がわかりました。あなたは指を骨折されてます」 - 余命
患者「ドクター。余命1ヶ月と聞きましたが、手術代1000ドルはとても今月中には払えそうもありません」
医者「よろしい、では6ヶ月にしましょう」 - 医者と坊主
医者が道に落ちている千円札を見つけたが後ろから人が歩いてくるのに気づいて 拾おうかどうしようか迷っていると後ろから歩いてきた坊主がすかさず拾った。
医者「それは私が先に見つけたのに」
坊主「医者が見捨てたものは坊主のものと決まっておる」 - 父親
子供「お巡りさん、助けてください、あそこで僕の父さんが男とけんかしているんです」
警官「よし分かった。……それで、どっちが君のお父さんだい?」
子供「分かりません。それがけんかの原因なんです」 - 夫婦の誤解
昔々、ある夫婦のもとに信じられないほどの不細工な子供が産まれた。
周りからの目に耐えられなくなった妻は子供の殺害を計画する。妻は子供が夜になると無意識のうちに自分の乳房にしゃぶりつくことを知っていた。妻はその習性を利用し子供を毒殺しようと考えた。
その夜、妻は自分の乳房に毒を塗って床についた。そして朝が空け妻が目を覚ますと、無邪気に笑う子供の横で、夫が息絶えていた。 - 花嫁と献金
あるスコットランド人が結婚した。
式の後で「牧師さん、お礼はいかほど差し上げましょう?」
牧師は軽く頭を下げ、「花嫁の美しさにふさわしいだけ…」
しめたと思った男は、たった一ドルの献金。
呆れた牧師は花嫁のベールをめくり、
五十セントを差し出し
「おつりです」 - 学校での授業
「よい子のみなさん」と、宗教の先生が尋ねた。
「神様に私たちの罪を許していただくためには、まず第一に何をしなければならないでしょうか?」
生徒の一人が手を挙げて答えた。
「まず第一に、罪を犯さなければなりません」 - 学校での作文
学校での作文の時間に与えられた題名は、この一週間に起こったことについてであった。アーヴィングが朗読した。
「先週パパが井戸に落ちました」
教師「それは大変。それで、もういいの?」
アーヴィング「大丈夫だと思います。助けてくれって叫び声が昨日から聞こえなくなりましたから」 - 男の誤解
頭のいい男が、占い師を困らせてやろうと一計を案じた。
男「喜びそうなことばかり言ってくれるのはいいから、今度は俺がどういう人間なのか当ててみな」
占い師「そうですか、それでは……。まず、あなたは三人の子のお父さんです」
男「ほれみろ、間違いやがった」。「俺は四人の子の父親なんだ」
占い師は静かな声で言い返した。「それは、あなたがそう思ってるだけです」
以上「アメリカンジョーク集」より
2020年1月1日
次回予告:男の病気—前立腺—
76. 男の病気—前立腺疾患—
私は2005年に頻尿で千葉大学病院泌尿器科を受診しました。病名は「前立腺肥大症」です。主治医は手術か薬物療法を提示しました。全身麻酔で手術を受ける勇気がなかったので、とりあえず薬物療法をお願いしました。薬物療法はある程度肥大は縮小しますが全治するわけではありません。その後後述する尿閉をたびたび経験したので、主治医と相談して手術を決心しました。
当時千葉大学病院には内視鏡を用いたHoLEPレーザー手術装置が備わっていなかったので、その装置を持っている千葉市立青葉病院へ転院する事となりました。そこで2017年、86歳のときに主治医と相談して手術を受けました(詳細は本シリーズ第59話参照)。私は医師ではありませんので、手術や治療について詳細に述べることはできませんが、本稿の内容はこれまで30年近くお世話になった主治医からの情報や専門誌の情報と自分の経験に基づくものです。
前立腺の役割
前立腺は男性にしかない生殖器の一つで、前立腺液といわれる精液の一部を作り、精子に栄養を与えたり、精子を保護する役割を持っています。直腸と恥骨の間にあり、膀胱の出口で尿道を取り囲んでいます。このため、前立腺が肥大すると尿道がしめつけられて排尿が悪くなり、最悪の場合は尿が出なくなります。これを尿閉といいます。
尿閉の苦しみ
尿意があっても膀胱に溜まった尿が排出できない状態です。尿が出るのを我慢した状態が長く続いた状態でその苦しみは尋常ではありません。私はこの状態を3度経験しました。血圧が上がり、心拍数が増えます。この状態になったら医療機関でゴム製の管(カテーテル)を尿の出口から膀胱まで入れて、たまっている尿を体外へ出します。これを導尿といいます。
通常膀胱に200−300ミリリットルの尿がたまると尿意を感じます。膀胱内にためることができる尿量は300−500ミリリットルです。通常の場合、膀胱に尿がたまるのは、膀胱の出口にある尿道括約筋という筋肉が収縮して膀胱の出口につながっている尿道を締め付けているので、尿が尿道に流れるのを防ぎます。尿が膀胱内に200−300ミリリットルたまると、膀胱の神経が脳を刺激し尿意を感じます。それにより、括約筋が緩んで尿が尿道の中を流れて体外に排泄されます。前立腺は尿道を包むようにあるので、肥大症になると尿道が締め付けられて尿の出が悪くなります。
前立腺肥大症と前立腺癌の違い
前立腺肥大症と前立腺癌とは似て非なるものです。両者の最も違う点は、前立腺肥大症は良性腫瘍で、いくら大きくなっても他の臓器に転移したり悪性化することはありません。ただし、前立腺癌と前立腺肥大症が同時に発生することはあります。この場合の前立腺癌は、前立腺肥大症が悪性化したのではなく、前立腺癌が単独で発生したものです。前立腺癌は悪性腫瘍で、進行すると他の臓器、特に骨に転移します。
解剖学的には、前立腺はみかんの皮部分と内側の実の部分に例えられます。皮の部分は外腺(前立腺癌)で実の部分(前立腺肥大症)は内腺です。みかんの中心を管(尿道)が通っている形です。前立腺肥大症は前立腺の内腺(尿道に絡まっている箇所)が肥大するので、肥大がある程度進むと早いうちから尿道を圧迫し尿が出にくくなり、最悪の場合は尿閉になるなどの自覚症状があります。
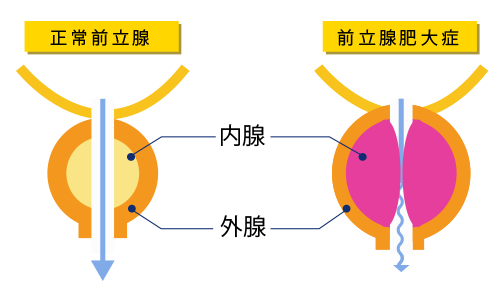
(イラスト:日本新薬サイトより)
それに対して、前立腺癌は主に外腺(前立腺の外側で尿道から離れた部分)に悪性腫瘍が発生するため、早期では尿道の圧迫もなく自覚症状がありません。しかし、腫瘍が大きくなると尿道や膀胱を圧迫するようになり、尿が出難い、尿閉、トイレの回数が多くなる、尿をしたあとでもすっきりしないといった排尿時の症状(残尿感)が見られます。また、前立腺癌の場合は、前立腺肥大症ではみられない血尿や膀胱の痛みが見られることが多いです。前立腺癌は骨に転移し、転移した部位の痛みがみられますが、肥大症では転移しないので骨の痛みの症状はみられません。
医師によると、前立腺肥大を手術せずにおいてもそれが癌化することはないですが、肥大部位とは直接関係なく外腺に癌ができることはあるそうですので、定期的に検査をすることをお勧めします。
前立腺肥大症
- 治療法
薬物による治療(まず最初に行われる治療法)
• アルファブロッカー(前立腺部尿道を広げる:ユリーフ、ハルナール、フリバス)
• 男性ホルモンを抑える薬剤(前立腺をある程度小さくする:アボルブ)
• PDE5阻害薬(ザルティア)
• 漢方薬 手術療法(外科的治療)(薬が効かない場合、症状が強い場合)
• 経尿道的前立腺切除術(TUR-P)
• 経尿道的前立腺レーザー切除術
• 前立腺摘除術(開腹手術)
私の前立腺肥大症の手術経験については本シリーズ59話に述べましたのでご参照ください。
前立腺癌
私の友人、知人には前立腺癌を患った人が多くいます。初期に見つかったので全く治療をせずに経過観察をしている人や放射線療法、薬物療法で症状が改善された人も多くいます。中には治療が遅すぎたために、骨や他の臓器に転移し、残念ながら亡くなった方もいます。
1)他の臓器の癌との違い
前立腺癌と他の臓器の癌との大きな違いは、前立腺癌は進行が非常に遅いということです。他の臓器の癌は若ければ若いほど進行が速く、年をとっていてもある程度の進行は維持し続けます。しかし前立腺癌の場合は、発癌してから癌と診断できるまでにはかなりの年月がかかります。
多くの癌は癌細胞が出来てから癌と診断されるまで20年くらいですが、前立腺癌の場合は、一つの癌細胞ができてそれが増えて治療を要するようになるまでに長い場合は40年近くかかるといわれています。つまり年齢を重ねるごとに癌細胞の数が増えるため、60歳を越えたくらいから前立腺癌の発見率が高くなります。だからこそ前立腺癌が「高齢者の癌」といわれる所以です。進行が遅いので、他の病気で亡くなった高齢者の方を解剖してはじめて前立腺癌を持っていた事がわかった例もまれではありません。

2)検査法
検査法としては、前立腺肥大症と同様に、直腸診、超音波診断(エコー)などがありますが、最も多く使われているのが血液を用いたPSA検査です。通常は4以下が基準値です。症状が進行している場合には、10以上、時には50,100などの高値を示します。人間ドッグでも通常の検査項目に加えて追加項目としてPSA検査が行われています。採血するだけで測定できますので,50才以上の男性では積極的に検査をおすすめします。PSA値が10以上になったら癌を疑いますが、PSA値が低いからといって大丈夫ということはありませんので、主治医に症状を詳しく伝えることが必要です。PSA値が5で前立腺癌と診断された友人がいます。
したがって、多くの場合専門医はPSA値と他の検査結果を合わせて判断します。最も確定的な診断は針生検(はりせいけん)です。これは、肛門を局所麻酔して前立腺に専用の太い注射針を直接刺して前立腺の6−10ケ所から組織をとり、それを顕微鏡で検査して癌細胞の有無を調べます。ちなみに、肛門の神経は前立腺と連結しているので、肛門を麻酔する事により、前立腺に針をさしても痛みを感じません。
治療法
もし針生検で癌細胞がみつかったら前立腺癌と診断されて治療が必要となります。治療方針を立てる場合には患者と医師が各々の治療の利点と欠点を話し合うことが重要です。治療の内容には一長一短がありますので、患者は遠慮せずにご自分の希望を医師に述べることが必要です。治療法としては、手術、レーザー光線、放射線療法、薬物療法があります。しかし、ごく初期の場合は特に治療をせずに経過を観察する場合もあります。それは、前述のように、前立腺癌は他のガンと異なって進行が遅いので、高齢者の場合はあえて治療する必要のない場合があるからです。多くの場合、医師は選択肢として手術、薬物療法、放射線療法などを提示しますが、治療をしないことを選択したい場合には医師にその旨を伝えた方がよいです。
治療薬としては、前立腺肥大症の場合と同様に抗アンドロゲン薬(抗男性ホルモン薬)を使います。前立腺は男性ホルモンが多くなると起こり易くなるので、これを抑えるために、反対の作用をもつ女性ホルモンを投与します。抗アンドロゲン薬は女性ホルモン作用を持った薬です。抗男性ホルモン剤の投与によりある程度は前立腺癌は縮小しますが、投与をやめると徐々にもとへ戻ることが多いといわれています。
おわりに
高齢者の場合、いくつもの病気にかかっているためにいろいろな薬を飲んでいる人が多い。前立腺肥大症や前立腺癌になったら、他のくすりとの飲み合わせにより副作用が見られることがあります。組み合わせによっては急に尿が出にくくなるものがあります。中でも、高血圧患者が飲む利尿薬や、むねやけのときの制酸剤、胃腸の痛みなどを鎮める痛み止め、また、抗うつ薬、アレルギーの薬である抗ヒスタミン剤などとの飲み合わせには注意が必要です。飲み合わせはすべて症状が出るとは限りませんが、必ず担当医に伝えてください。
最後に一言。60歳を過ぎたら頻尿になったり、尿の出が悪くなることが多いですので、とりあえず一度は病院で検査を受ける事をお勧めします。
2020年2月1日
次号予告:「からだの健康」と「こころの健康」
77. 「からだの健康」と「こころの健康」
国の後期高齢者医療制度では、65歳以上75歳未満を前期高齢者、75歳以上を後期高齢者と区別しています。また、WHO(世界保健機関)では65歳以上を高齢者と定義しています。しかし、年齢による高齢者の定義には医学的に明確な根拠はありません。それは年齢による区分よりも個人差の方が大きいからです。
年齢による健康の振れ幅
人々の健康の振れ幅は年代により大きく異なります。また、同じ年齢でも個人によるばらつきも少なくありません。これは各人の生活環境や性格によるところが多い。年代別には次の3つに区分されます。
第1期(30代−60代)
30−50代には毎日決められた時間に出勤し夕方帰宅する。誰でもほぼ同じパターンの生活をしているのでふれ幅は小さい。居酒屋で上司の悪口をいうのもストレスのはけ口ですが、これが続くと肝臓を壊すこともあります。50−55歳になると会社では役職定年などで個人の決断が求められます。給料は下がっても慣れた職場に残るか、退職して新しい仕事につくか、早期退職して悠々自適の生活を選ぶか。いくつかの選択が迫られます。大学教師の場合、これまで60、65歳定年の大学は本人が希望し教授会が承認すればそれぞれ65、70歳まで一年契約で更新する事が出来る大学が多くなりました。
第2期(70代)
70代が最も安定している。70代でもまだ世の中で重要な地位について活動している人が多くいます。60代で大きな病気をせず深酒など生活環境が問題なければ70代で安定した生活を送ることができます。50、60代で暴飲暴食をするとそのツケが70代に表れます。
第3期(80代以降)
80代になると多くの人々は複数の病気を患い、病院へ通うことが毎日の仕事になります。同級会や高齢者の集まりでは話題はもっぱら病気と薬の話です。私は今年89才になり、大学の同級生は半数が亡くなりました。存命中の友人も多くは高齢者特有の病気で加療中です。
友人1: 自宅内で転び脊髄を損傷したために歩くことができなくなり車椅子生活になりました。
友人2: 3年前から完全な認知症患者になりました。
友人3: 老人性難聴で他人との会話が難しくなりました。
友人4: ひざ関節の置換を受けてリハビリ中です。
からだの健康
高齢者が毎日をつつがなく暮らすためには「からだの健康」と「こころの健康」に気を配ることが必要です。また、高齢者が社会で働き正常な生活を営むためには、運動機能や認知機能をできるだけ維持することが必要です。加齢により手足の骨密度や筋肉が低下しますので、運動する場合には十分に注意しなければなりません。無理をして骨折すると長期間の治療が必要になります。また、脳神経系の機能が低下すると、その神経により支配されている手足の運動機能も衰えて、最悪の場合は、自分で自立できなくなり介護が必要となります。

認知機能を正常に維持するためには、脳を活発に使うこと、栄養状態を良くして脳の血流を良い状態に保つことが必要です。いわゆる認知症(アルツハイマー型)を予防することは現在の医学ではほぼ困難です。少しでも認知機能を維持する一つの方法としては、できるだけ脳を使うことです。知人、友人と話し合うことは脳の活性化に大きく貢献します。逆に、脳を使わないと認知機能は驚くほど早く落ちます。高齢になったら、できるだけ散歩して体を動かすことが認知症を避ける一つの道です。散歩は手足を鍛えるだけではなく頭の働きも刺激します。散歩中に100から7を順々に引き算しながら散歩するのも脳を活性化するのに有効です。100−7は93、93から7を引くと86、これを繰り返します。
外部との交流が少なくなり、家の中にこもりがちになると認知機能はどんどん衰えます。また、ストレスが認知症の大きな原因になることがあります。私の知り合いで、家庭内の複雑な事情で毎日ストレスの多い環境で何年も暮らして、ついに最近認知機能が低下した人がいます。一方、アルツハイマー型の認知症と違い、脳梗塞、脳出血などで一時的に認知機能が低下した人は、原因の病気が治ると認知機能も回復します。
こころの健康
高齢になると話し相手が少なくなり孤独になる人が多く見られます。退職すると、それまで毎日職場で話していた仲間とも別れて毎日の会話が非常に少なくなります。他人との接触が少なくなると、自尊心を失くし、抑うつ状態に陥りやすくなります。特に、病気で一時的もしくは長期間に自立性を失ったり、または友人や配偶者の死に直面した場合はその傾向が強くなります。このような環境になると、あまりにも大きなショックのために、医師の診察を受けないで自宅に引きこもり、最悪の場合は重篤なうつ病になることがあります。退職後はできるだけ昔の仲間と交信、接触することにより、こころの健康を保つことができます。
定年で職場を離れると、それまで職場で一日中話し合っていた状態から突然孤独状態に置かれます。この環境をいかに克服するかがその人の余生に大きく影響します。孤独状態はその人の「こころの健康」と「からだの健康」の両方を損ないます。それを防ぐにはどうしたらよいか。
1. これまでの知人、友人との交信を続けること。
2. できれば共通の趣味を持った人々と定期的に会って雑談する機会を作ること。
3. 先方から連絡がなければこちらから積極的に働きかけること。
とにかく、社会から疎外されないように、これまでの友人と交流することが必要です。さもないと、自宅にひきこもり、うつ状態になり、認知機能が衰えてやがて認知症になります。
ストレスは老化を促進する
ストレスが認知症の大きな原因になることはよく知られています。生活においてストレスは心身ともに大きなダメージを与えます。身体的には特に悪いところがないのに「仕事に行きたくない」「イライラする」「だるい」「食欲がない」などの症状が出るのはストレスが関係している場合が少なくありません。こころの不調は、自分ではなかなか気付きにくいものです。また、気付いたとしても「家族や職場の仲間に心配かけたくない」と、1人で悩みを抱え込んでしまうこともあります。したがって、家族、友人など自分の周囲の人の中で「いつもと違う」行動が見られたら、本人にそれとなく話をして医療機関へ行くことを勧めます。
厚生労働省の意識調査によると、配偶者や友人、または趣味を通じて社会的接触を維持している高齢者では、健康上の問題があまりありません。例えば、結婚していたり、または同居人と暮らしていたりする高齢者は、一人暮らしの高齢者よりも健康な傾向にあります。だれかと一緒に暮らしている高齢者は、一人暮らしの高齢者よりも、 入院したり介護施設に入所したりする割合も少ないといわれています。

おわりに
加齢に伴って身体的老化とともにこころの老化も見逃せません。こころが落ち込むと体も徐々に体力を失います。朝早く目覚めてしまったり夜中に何度も目が覚めて眠れない、食欲がない、体重が減った、何事にも悲観的、イライラして落ち着きがない、新聞やテレビを見なくなった、などは高齢者ではよくある現象です。それが極端にひどくなったり、これまでなかった不審な行動が続いたら赤信号ですので、医療機関で受診することをお勧めします。私の経験とこれまで多くの友人、知人と接してきた印象では、食べること、他人と話すこと(自分で独り言を言うのは問題です)が十分にできている限り認知症状になることはありません。大いに食べて、大いに話しましょう。
2020年3月1日
次回予告:高齢者の睡眠薬、抗不安薬繁用に警告
78. 高齢者の睡眠薬、抗不安薬繁用に警告
2019年12月8日の朝日新聞に「高齢者 高リスク薬多用」という見出しで、睡眠薬、抗不安薬の使用は80代が最も多いとの記事が出ました。
その情報元は厚労省が集計している全国の病院が診療報酬を請求するのに使う明細書です。この明細書は処方量の多い薬を性別、年齢層別にまとめて、平成28年10月12日から公表しています。それによると、抗不安薬のなかで最も多く使用されているベンゾジアゼピン系薬物(以下ベンゾ系)について、性別と年齢層が判別できる約39億8千万錠を解析した結果、53%にあたる21億錠が65歳以上に、33%にあたる約13億1千万錠が75歳以上に処方されていることが判明しました。
千人あたりの男女別処方量にすると、女性では80−84歳が約9万7千錠でピークに、続いて85−89歳、75−79歳でした。男性は85−89歳が約6万2千錠と最多となりました。
この種の抗不安薬が高齢者で多く使われている理由は、65歳以上になると心配事、不安、ストレスなどによる不眠が多くなり、病院へ行くとベンゾ系催眠薬を処方されます。さらに、整形外科で腰痛、精神科でうつ状態、内科で不眠などの症状で、複数の病院からそれぞれ同じ種類の薬が処方されるからです。70歳以上の高齢者では6種類以上の薬を使っていることは珍しくありません。

ベンゾ系抗不安薬を使うと脳の中枢神経系の興奮が抑えられて、眠気をもたらしたり、不安感を少なくしたりする効果があります。反面、高齢者がこれらの薬を飲むと、4割以上の人がふらつき・転倒を起こすとの報告があります。高齢者は骨がもろくなっているので、転倒による骨折をきっかけで寝たきりになったり、寝たきりが認知症を発症する原因となる可能もあります。そのほかに、うつ状態、せん妄(頭が混乱して興奮したり、ボーっとしたりする症状)、食欲低下、便秘、排尿障害などが起こりやすくなります。
ベンゾ系薬物を長期連用した場合の副作用について二つの例を挙げます。
例1.70代の女性が、10年前からベンゾ系抗不安薬ソラナックス(一般名アルプラゾラム)を飲み続けた。効果が切れると胸が苦しくなって息切れし、頭も痛くなった。今年6月から9月にパニック症状を起こして119番通報し6回救急車を呼んだ。
例2.ベンゾ系の中で年間処方数が最も多い「デパス」(一般名エチゾラム)を12年間飲み続けた50代男性は、2年ほど前、認知機能が低下して会話もできなくなった。1錠では不眠が解消されないために1日3錠服用し、別の系統の睡眠薬も時々追加した。その結果、頭がクラクラして足がふらつき始め、薬が切れると不安が高まった。呼吸が速くなる過換気の発作になった。
ベンゾ系抗不安薬を長期に使用すると認知症になりやすいといわれていますが本当でしょうか。
これについて、フランスで行われた調査があります。平均年齢78歳の地域住民1000人以上を対象にして、ベンゾ系不安薬を服用している高齢者と服用していない高齢者を最長15年にわたり追跡調査しました。その結果、服用している高齢者の方が服用していない高齢者に比較して1.5倍、認知症にかかりやすいことが明らかになりました。
この結果について臨床医の意見はこうです。認知症を心配してセカンドオピニオンを求めて来院された患者に「1.5倍かかりやすくなる」ことについて説明すると、不安がる人よりも、その程度かと安堵する人の方が多いといわれています。週刊誌の記事の中には「服用すると必ずボケる」といった情報もありますが、現段階ではそのように結論づけるだけの証拠はありません。逆に、「認知症のリスクを高めない」という結果を得た調査研究も複数ありますので、今後の調査結果によっては「リスクなし」と結論づけられる可能性もあります。
これに関連して、厚労省はベンゾ系抗不安薬が使われすぎることを問題視し、2016年にエチゾラム(商品名デパス)を麻薬取締法で規制対象となる向精神薬に新たに指定した上で、一度に処方できる日数を最長30日分に制限しました。
- 代表的な睡眠薬、抗不安薬(商品名、カッコ内は一般名)
デパス(エチゾラム)
ソラナックス(アルプラゾラム)
リーゼ(トリアゾラム)
ハルシオン(トリアゾラム)
ワイパックス(ロラゼラム)
メイラックス((ロプラゼブ酸エチル)
セルシン(ジアゼパム)
レキソタン(プロマゼパム)
ロヒプノール(プルにトラセオアム)
グランダキシン(トフィソパム)
レンドルミン(ブロチゾラム)

以前、厚労省が行った睡眠薬に関する意識調査によると、「やめられなくなる」「禁断症状が出る」「だんだん効かなくなって量が増える」「飲み過ぎると死ぬ」など多くの人が睡眠薬に関するさまざまな心配事を抱えていることが明らかになっています。
現在多く使われているベンゾ系抗不安薬は、1970年代から90年代にかけて製薬会社で開発されたものが多く、2000年代以降、つまり最近20年間に開発された新しいタイプの睡眠薬(オレキシン受容体拮抗薬、メラトニン受容体作動薬)については、ベンゾ系のような副作用に関する心配はほとんどありません。体内での薬の作用機序が全く異なるからです。認知症のリスクに関しても新しいタイプの睡眠薬については心配ありません。
オレキシン受容体拮抗薬
「オレキシン」は、起きている状態を保ち、安定化させる(覚醒を維持する)脳内の物質です。オレキシン受容体拮抗薬は、その「オレキシン」の働きを弱めることによって眠りを促す、新しいタイプの薬です。脳の覚醒に関わるシステムを抑制することによって、脳の状態が覚醒から睡眠に切り替わることを助け、自然な眠りへと導きます。
例:ベルソラム®錠(一般名:スボレキサント)、2014年発売
メラトニン受容体作動薬
メラトニンは、体内時計の調節に関係し、睡眠と覚醒のリズムを調節する働きがある脳の中のホルモンの一つです 。メラトニン受容体作動薬は、脳内のメラトニン受容体に作用し、体内時計を介することによって、睡眠と覚醒のリズムを整え、睡眠を促します。既存の睡眠薬と違い、筋弛緩作用(脱力などを起こしたり、場合によっては転倒・転落につながる)がないのが特徴です。
例:ロゼレム錠(一般名ラメルテオン)、2010年発売
おわりに
日本人の5パーセント以上がベンゾ系抗不安薬を定期服用しており、とりわけ認知症が気がかりな高齢者での服用率が高いため、心配になる人が続出するのは当然です。高齢者の中には不眠で悩まされている人が多数います。その場合、
医師に相談して抗不安薬を適切な使い方をすると症状を改善する事ができます。不眠を我慢するのは賢い選択とは言えません。薬を処方するのは医師ですので、ベンゾ系抗不安薬を服用することも含めて十分に相談することが必要です。そして不眠が治ったら減量することです。睡眠薬による認知症が心配な人でもこの程度の対処を行えば十分です。
最後に私の経験談を一つ。昔、私は不眠のためにデパスを服用したことがありました。1錠を毎日寝る前に飲んでいました。1年くらい経った頃、習慣性を考えて服薬をやめることを考えました。最初の1ヶ月は錠剤の割線で半錠にして飲みました。次の1ヶ月はさらに半錠を半分にして飲みました。4分の一錠という量は薬として睡眠効果がない少量です。しかしこれで眠ることができました。
効かない量でも「これは睡眠剤だ」と思い込んで飲むと眠ります。この状態を「プラセボ効果」と言います(詳細は次号で述べます)。ベンゾ系薬が必要な時はできるだけ少量を使い、そして不眠が治ったら減量する。あるいは隔日に服用するなどで薬を止めることができます。睡眠薬による認知症が心配な人でもこの程度の対処を行えば十分です。
なお睡眠については本シリーズ 56「良い睡眠 悪い睡眠」もご参考下さい。
2020年4月1日
次回予告:「プラセボ効果」の実体
79. 新型コロナウイルス感染症の実態と治療薬
今回の新型コロナウイルスは史上まれに見るしたたかなウイルスです。他人と接したり、近くで会話したり、食事したりしている間に、ウイルスが飛沫の中に隠れてそっと相手の目、鼻、口を通して体内に侵入します。体内に入ったらしばらくは息を潜めて潜伏しており、1−2週間も経った頃に突然暴れ出し、その結果、発熱、咳、呼吸困難などの症状が出ます。

中には、感染して1−2週間経っても症状が出ない人がいます。無症候感染者(不顕性患者)です。これらの感染者は本人が症状のないまま他人と接すると、それにより感染された人は一週間後に症状が現れます。それが連鎖して指数関数的に感染者が増大します。統計学的に一人の感染者が他の人に感染させる人数を「実効再生産数」と言います。一人の感染者が一人の人に感染させた場合、「実効再生産数」は1となり、3人に感染させた場合は3になります。この数字が大きいほど感染が拡大していることを意味します。病院の院内感染が拡がると、感染集団(クラスター)を形成します。
4月20日、国立感染症研究所は、ホームページに新型コロナウイルスに感染した人の濃厚接触者の定義について、感染者と接触した時期を「発症後以降」から「発症2日前以降」に変更しました(詳細はホームページ参照)。つまり、患者本人が感染の自覚がない時点でも相手を感染させる可能性があります。
新型コロナウイルスはコロナウイルス群の一つです。コロナウイルスは、かぜから致死的な肺炎まで様々な重症度の呼吸器疾患を引き起こす一群のウイルスです。これまで知られているコロナウイルスの多くは動物に病気を引き起こしましたが、その中で7種類は人間に病気を引き起こすことが知られています。これら7種類のヒトコロナウイルス感染症のうち4種類は、かぜの症状の様な軽症の上気道疾患に関係するウイルスです。
過去には、コロナウイルスにより肺炎を主症状とする世界的な集団感染が3回ありました。
1.SARS(重症急性呼吸器症候群)
2002年11月16日に中国南部の広東省で集団発生した重症の肺炎で、北半球のインド以東のアジアやカナダを中心に集団発生しました。これが重症急性呼吸器症候群(SARS サーズ: Severe Acute Respiratory Syndrome)です。
2003年3月12日にWHOから国際的に警報(グローバルアラート)が出され、台湾の症例を最後に、同年7月5日にWHOによって終息宣言が出されました。このウイルスによる患者は32の国・地域にわたり9ヶ月で患者数8,093人、死亡者774人が報告されています。その原因はそれまで知られていなかった新型のコロナウイルスであることが突き止められました。
このウイルスが特定された2003年6月にわが国においては指定感染症に指定され、同年11月5日に感染症法の改正に伴い第一類感染症として報告が義務づけられるようになりました。
2.新型インフルエンザ(A/H1N1)
2009年の新型インフルエンザは、季節性インフルエンザと抗原性が大きく異なるインフルエンザだったので、一般に国民が免疫を獲得していないことから、またたく間に世界中に感染拡大し大流行(パンデミック)となりました。国内では飛行機や新幹線など交通機関が急速に発達したのもその原因の一つと考えられます。気付かない内に感染者は飛沫感染や接触感染で他の人に感染させて、短期間で世界中に拡大しました。この大流行は世界の214カ国・地域で感染を確認、18,449人の死亡者(2010年8月1日時点)がWHOから報告されました。日本国内の死亡者数は2010年2月16日時点で累計193人です。
3.中東呼吸器症候群(MERS マーズ: Middle East Respiratory Syndrome)
2012年にサウジアラビアで初めて同定された新規のコロナウイルス(MERS-Corona Virus)によるウイルス性呼吸器疾患です。既述のSARSと症状や病名は似ていますが別のウイルスによる病気です。MERSの、典型的な症状は、発熱、咳、息切れ(呼吸困難)です。肺炎は一般的な症状ですが、必ず起こるとは限りません。下痢などの消化器症状も報告されています。このウイルスへの感染者の中には、PCR検査で陽性であっても臨床症状を示さない無症状感染者の人もいました。

新型コロナウイルス
WHOは2月11日、新型コロナウイルス感染症の正式名称を「COVID-19」とすると発表しました。コロナウイルス感染症と感染者が報告された2019年を組み合わせたものです。COVID-19の「CO」は「coronaコロナ」、「VI」は「virusウイルス」、「D」は「disease疾病」の意味です。
今回の新型コロナウイルスは2019年末に中国の武漢で初めて特定され、世界中に広まりました。感染者の初期の症例は、中国の武漢にある生きた動物を売買する生鮮市場との関連が認められたことから,最初に動物からヒトに感染したことが示唆されています。主に、感染者のせきやくしゃみで飛散した飛沫を介して、人から人へと広がりました。ウイルスが付着した物に触れた手で自分の口、鼻、目を触れることで感染することもあります。
- 治療薬
アビガン(錠剤)(一般名:ファビピラビル)
本薬は富士フイルム富山化学(株)が開発し、2014年3月24日に新型インフルエンザの治療薬として承認されたものです。現在世界的に猛威を振るっている新型コロナウイルスは、新型インフルエンザウイルスと同様に、ウイルスの分類ではRNAウイルスの一つです。新型コロナウイルスが人の細胞の中に入るとそこで増殖します。アビガンはRNAウイルスの増殖に必要なRNAポリメラーゼという酵素の働きを阻害する事により、ウイルスの増殖を阻止する作用があります。軽症患者には効果がありますが、重症患者の場合は、ウイルスの増殖が進んで大量のウイルスが細胞の中に貯まるので、アビガンで増殖を抑える事ができず効果が期待できません。
アビガンは新型インフルエンザの治療薬として国が承認していますが、新型コロナウイルスについては現在のところ未承認です。富士フイルム富山化学(株)は新型コロナウイルスの治療薬として2020年3月末から承認取得に向けて100例の新型コロナウイルス患者を対象とした治験(国内第Ⅲ相試験)を開始しており、治験、6月末までに終了予定です。その後、厚労省に申請し、早ければ数ヶ月後に正式に承認される見込みです。
アビガンは現段階では新型コロナウイルスの治療薬としては未承認ですが、適応外使用として、主治医が患者の治療に必要と考えた場合、病院内の倫理審査委員会に申請し、そこで承認されたら使用が可能になります。厚労省は「観察研究」として投与を許可しています。これは医師の裁量による適応外薬の投与を認めたいわゆる「55年通知」を法的根拠として、通常の診療行為とみなすことが可能です。
現在までに適応外使用として300例の投与例があり、多くの症例で症状が改善されています。アビガンの投与により3日目に熱が下がり、8日目には退院した例があります。病院では投与の優先順位として、基礎疾患(高血圧、糖尿病など)がある患者に優先的に投与しています。米国ではすでに3,500人に投与して回復した多くの例が報告されています。
日本感染症学会は4月18日、感染対策のため観覧者を入れずに講演をインターネットで配信する形で、緊急シンポジウムを開きました。ここでは、新型コロナウイルス対策にあたる政府の専門家会議のメンバーや、治療にあたる医師などが状況を報告しました。そのなかで、藤田医科大学の土井洋平教授は、「アビガン」を治療に使った200の医療機関からの報告について発表しました。
それによると、投与した患者は300人で、2週間後に、症状の改善が見られたのは、軽症と中等症の患者で9割、人工呼吸器を使用するなど重症の患者で6割でした。土井教授は、今回の結果はあくまで主治医の主観によるもので、アビガンの効果については、使わなかった患者との比較試験など、さらに検証が必要だとしています。
アビガンの安全性に関しては、動物試験で胎児の奇形を誘発する危険性がありますので、妊婦には使えないとされています。また、精子形成を阻害するという報告もあります。
国では2009年に世界的に流行した新型インフルエンザ(前述)の治療薬として70万人分を備蓄していますが、今後国内外10社以上が協力して200万人分まで増産する予定です。現在進行している新型コロナウイルスの患者を対象としたアビガンの第III相臨床試験(患者に投与して効果を判定する試験)の用法・用量は、1日目のみ1回1800mg(9錠)×2回、2日目以降は1回800mg(4錠)×2回で、最長14日間経口投与します。アビガンは一錠が200mgです。
今回は安全性については新データを要求せずに、臨床試験による治療効果のデータを審査します。通常、新薬の審査には1年以上かかりますが、厚労省としてはできるだけ早く、できれば数ヶ月で審査を終了したいとしているので、今年末までには承認されることが期待されます。
安倍首相は、4月7日の記者会見で「世界30カ国以上からアビガンを提供してもらいたいという要望も来ている。今後希望する国々と協力しながら臨床研究を拡大する」とし、治験を希望する諸外国にアビガンを積極的に提供する考えを示しました。
アクテムラ(一般名:トシリズマブ)(静脈内注射) 中外製薬は4月8日、アクテムラ点滴静注用について、重症の新型コロナウイルス肺炎を対象とした国内での第III相臨床治験を実施すると発表しました。同日付で 医薬品の承認審査を業務とする独立行政法人 医薬品医療機器総合機構(PMDA)に治験届けを提出し、試験デザインなど詳細をPMDAと検討しています。同剤は関節リウマチなどですでに国が承認している薬なので、新型コロナウイルスに使用する場合は、適応外使用になります。 レムデシビル(一般名)(静脈内注射) 米國の医薬大手ギリアド・サイエンシズ社の新型コロナウイルス治療薬候補「レムデシビル」について、重症患者の急速な回復につながったとのリポートが米医療関連ニュースサイトに掲載され、話題となっています。レムデシビルはエボラ出血熱の治療薬候補としてギリアド社が開発したものです。しかし、他の治療薬と比べて有効性が確立できず、米国食品医薬品局(FDA)の承認は取得できませんでした。試験管内の実験ではアビガンと同様にRNAポリメラーゼを阻害することにより新型コロナウイルスの増殖を抑制しましたが、患者を対象にした臨床試験の結果については問題点が多いことが指摘されています。同薬の臨床使用では米シーダーズ・サイナイ病院や日本の国立国際医療研究センターなどの国際共同研究チームが、米医学誌に日米欧の重症患者など53人を対象に試験投与で集めたデータを発表していますが、同薬の有効性についてははっきりした結論は出ていません。
これらの治療薬候補の中で、アビガンのみが錠剤で、患者が自宅でも服用できることから、今後はアビガンによる治療が期待されます。
ワクチン
新型コロナウイルスの感染を収束するにはどうしたらよいか。一般に、ウイルス感染による大流行は、総人口の70パーセントが身体の中に抗体を持つと徐々に感染者数が減少するといわれています。抗体を持つためには二つの方法があります。一つはウイルスに感染して、軽症感染者となること、他の一つは、ワクチンを投与して身体の中に新型コロナウイルスの抗体をつくることです。しかし抗体を作成し、その安全性、免疫原性(有効性)を確認するための試験(第1相試験)には少なくとも1年はかかります。
今回の新型コロナウイルスの感染を予防するワクチンの開発は各国で進んでいます。
-
新型コロナウイルスに対するワクチンの開発をめぐっては、ノルウェーに本部を置く「感染症流行対策イノベーション連合(CEPI)」が、豪クイーンズランド大、英オックスフォード大、香港大、仏パスツール研究所/豪テーミス/米ピッツバーグ大と、製薬会社である米イノビオ、モデルナ/NIADI、独キュアバック、米ノババックスとパートナーシップを締結。資金提供を行い、ワクチン開発を支援しています。
米国立衛生研究所(NIH)は3月16日、NIHの一部門である国立アレルギー・感染症研究所(NIAID)と米バイオベンチャーのモデルナとの共同で第I相試験を始めました。18~55歳の健康な男女45人を対象に実施。ワクチンを4週間隔で2回投与し、安全性と免疫の獲得を評価します。
米国、英国、ドイツなどの大手製薬会社数社がワクチンの第I相試験を開始しています(詳細は省略)。
国内では次の臨床試験が行われています。 大阪大学大学院医学研究科の森下竜一教授と大阪大学発バイオベンチャーのアンジェスは、3月5日新型コロナウイルスの予防用DNAワクチンで共同開発すると発表しました。注射でDNAワクチンが体内に入ると、体内で抗体(免疫)ができる。それにより、新型コロナウイルスが入ってきても免疫が働いて感染を防ぐことができます。同研究にはタカラバイオとダイセルが製造面と試験で協力しています。アンジェスは「6カ月以内のできる限り早い時期に臨床試験の開始を目指す」としており、3月26日には非臨床試験(動物試験)の開始を発表しました。本年9月を目処にヒトでの臨床試験を実施する予定です。 田辺三菱製薬がワクチンの開発に乗り出しました。3月12日に同社の子会社であるカナダのメディカゴが、新型コロナウイルスの遺伝子情報を基にウイルス様粒子(VLP)の作製に成功したと発表しました。新型コロナウイルスと遺伝子構造が似ているVLPを接種すれば、体内で抗体が作られ感染を防御できます。カナダで2020年8月までに臨床試験を開始し、2021年に試験を終え、申請を目指すとしています。試験が順調に進めば、2022年に実用化する予定。
この様に、大学や多くの製薬会社がワクチンの製造と感染者を対象にした第I相試験を開始しています。今後第II相試験、第III相試験を終了して、規制当局 (PMDA)に申請、承認するためには早くとも2020年末、2021年になると思います。ワクチンの製造には通常早くとも1−2年はかかります。今回の大流行に間に合わなくとも、今後第2波、第3波の流行がきますのでその時に備えて予防、治療に使うことができます。 新型コロナウイルスの治療に使われている薬はすでに他の感染症の治療薬として安全性、有効性が確認されて国により承認されているものです。しかし、ワクチンは病気ごとに特異性が高いので、これまで開発された他の感染症のワクチンは新型コロナウイルスに有効ではありません。新規のワクチンを開発する場合はその安全性を十分に確保できる試験が必要です。
治療薬やワクチンに関する詳細な情報は紙面の都合で割愛しました。詳細をお知りになりたい方はご一報ください。なお、PCR検査や抗体検査などの検査法については紙面の都合で割愛しました。
まとめ
AFP(フランス通信社,日本ではAFP通信)は世界各国の発表に基づき日本時間4月23日午前4時にまとめた統計によると、世界の新型コロナウイルスは193の国・地域で計260万人余りの感染が確認され、死者数は18万1234人に増加したと発表しました。
市中の感染者がどこに隠れているか、それを見つけ出すのが先決です。現状PCR検査が十分に実施されていないのでそれを把握することが困難です。その代わりに重症者数と死亡者数の増加を知ることにより感染者数の増加を予測することができます。死亡者数の増加は医療現場の崩壊によることも考えられます。4月になり死亡者数が急増していますので、感染者数もそれなりに増加していることが推測されます。
今回のウイルスはこれまで世界的に大流行した三つのウイルス感染による世界大流行(既述)に比べたらはるかに厄介なウイルスです。三回の大流行の原因になったウイルスは、重症者が多かったので感染者を見出し隔離、治療するのが容易だった。それに比べて今回のウイルスは軽症者が80パーセントで、症状のない感染者が街の中で他の人々と接して感染を拡大しています。どこにいるかを見つけるのが非常に困難ですので、市中感染者が急増しています。
今回のウイルスは2002年に大流行したSARS重症急性呼吸器症候群(既述)の遺伝子構造と類似しているので, 国際ウイルス分類委員会は2月7日に、SARSを引き起こすウイルス(SARS-CoV)の姉妹種であるとして「SARS-CoV-2」と名付けました。
今回のウイルスは10年以上かけてSARSの遺伝子構造の一部を変えてタチの悪い感染力の大きいウイルスに変異したものと考えられます。これまでのコロナウイルスによる流行は6月、7月になって暖かくなると一旦収束し、冬になると再発の傾向がありました。しかし、今回は熱帯地域でも感染者が出ていることから、気温に関係なく一年中世界のどこかで感染が続くと考えられます。
今回のウイルスとの戦いの中で、80年前の第二次世界戦争の戦時中を想い出しました。戦地では野戦病院としてテントを張って患者の診断、治療にあたりました。また、国民は「欲しがりません勝つまでは」の標語の下に、すべての日常の欲望を犠牲にして戦いました。あってはならない戦争の悪夢です。今日世界中が新型コロナウイルスという姿の見えない敵と戦っています。どうしたら勝つことができるか、まさに人間社会の知恵が試されています。
2020年5月1日
80. (続) 新型コロナウイルス感染症の実態と治療薬 - 検査法と治療薬、ワクチンの最新情報 -
新型コロナウイルスの感染者数は徐々に減少していますが、市中には未だかくれ感染者が相当数いることが懸念されます。ウイルスは人間の細胞を壊しながら増殖します。政府は市中感染者数を把握し早期診断、早期治療をするためにPCR検査と並行して抗原検査、抗体検査を実施することになりました。本稿では、それらの検査法と治療薬、ワクチンの最近の情報を記載しました。さらに、感染者の重症化の原因についても述べます。ご参考になれば幸いです。一部専門的な記述になっているところもありますがご了承ください。

1.検査法
1)PCR検査
PCR検査は新型コロナウイルスの遺伝子があるかどうか調べるものです。また、後述の抗原検査は被検者の鼻咽頭拭い液や咽頭拭い液の中に、新型コロナウイルスの蛋白質があるかどうかを調べるものです。これらはいずれも、“新型コロナウイルスの存在そのもの”の有無を調べるための検査であり、検査結果からは「現在ウイルスに感染しているかどうか」が明らかになります。PCR検査の現在のやり方(綿棒方式)の問題点は、熟練した採取者の確保が困難なことや、採取者や周囲の感染リスクがあること、隔離された採取場所が必要なことが挙げられます。
最近、北海道大学血液内科の豊島崇徳教授は、新型コロナ感染者11人の鼻やのどの粘液と唾液の両方を採取してPCR検査をしたところ、同等の精度だったということを報告しました。この唾液を使ったPCR検査だと、患者に容器に唾を吐いてもらうなどして検体を採取して調べることができます。したがって、この方法では試料を採取する医師の感染のリスクも抑えられるし、隔離された場所も必要ありません。米ラトガース大でも、60人に対する綿棒方式と唾液採取によるPCR検査の結果は同じだったとの報告があります。また、米エール大の試験では唾液を使って検査したところ、咽頭ぬぐい液よりも唾液の方が、ウイルス量が約5倍多かったとの報告しています。これらの報告に基づいて、厚生労働省は5月に咽頭ぬぐい液の代わりに唾液を検体として感染の有無を調べる新しいPCR検査法を認可しました。
2)抗原検査
この検査で抗原とは新型コロナウイルスのことです。抗原検査はウイルスが体内に入っていて現在活動しているかどうかを知る検査です。厚生労働省は5月13日、富士レビオ社で開発した新型コロナウイルス感染症の抗原検査キット「エスプライン SARS-CoV-2」を承認し、同時に保険収載しました。このキットでは鼻腔ぬぐい液を反応キットに滴下し、判定ラインの有無を確認することで、30分程度の短時間で判定が可能です。最近ではPCR検査と同様に唾液を使う方法が普及してきました。この抗原検査で陽性と判定された場合は新型コロナ感染症の確定診断に使うことができます。抗原検査は鼻腔ぬぐい液が少量の場合は陰性または偽陽性になることがあります。また、PCR検査に比べて感度が低いので、陰性の場合には確定診断として別途PCR検査を行う必要があります。
3)抗体検査
現在新型コロナウイルスが体内に存在しているかどうかの診断に使われているのがPCR検査と抗原検査で、これらは検査の時点で体内にウイルスがあるかどうかを調べるものです。一方、抗体検査は、検査の時点で症状がなくともそれまでに新型コロナウイルスに感染したことがあるかどうかの感染歴を調べるものです。一般に、ウイルスや細菌などが体内に入ると免疫細胞が反応して、特異的なタンパク質を生産します。それが抗体です。抗体には善玉(中和抗体)、悪玉、役に立たない抗体の3種類があります。ワクチン(後述)を投与するとこれらの抗体ができます。抗体検査で陽性になった時に、その抗体の中で中和抗体が多く生成されていれば、新型コロナウイルスが体内に侵入したときにそれを撃滅します。しかし、悪玉抗体が多い場合は、ウイルスが入るとそれを助けて病状が悪化する場合があります。
新型コロナウイルスに限らず、一般にウイルスや細菌が体内に入るとそれに応答してIgMやIgGという2種類の抗体ができます。これらの挙動についてはウイルスの種類により異なります。新型コロナウイルスについては、まだ十分な研究成果が蓄積されておらず専門家の間でも意見が異なります。一般に、発症した感染者においては、「血中のIgMは発症数日後から増え始めて発症2週間後ぐらいに減少するのではないか」、「IgGはIgMの直後から増え始めて発症20日後ぐらいにはほとんどの感染者で一定以上になるのではないか」と考えられています。感染の早期に検査するとIgMが検出されますが、感染して時間が経つとIgMは見られなくなりIgGのみが検出されます。 PCR検査には数時間かかりますが、抗体検査では細い針を指先に刺し、数滴血を検査キットに垂らします。15分後に2本目の線が現れた場合は陽性と判定します。2本目の線が現れない時は陰性で、体内に新型コロナウイルスが入った履歴がないことを示します。この場合には、キットの種類によりIgGのみの場合と、IgMとIgGのトータルの抗体を示しものがあります。また、他のキットでは、血液をキットに滴下すると、血液の中に含まれている抗体の種類により、IgMのみ、IgGのみ、IgMとIgGの両方の線が現れるものもあります。いずれの線も出ない場合は感染歴がないことを示しています。
抗体検査により新型コロナウイルスの市中感染率が推定できます。厚生労働省は4月下旬に日本赤十字社で採血された献血1000検体を調べた結果を発表しました。東京の500人で計3人(0.6パーセント)、東北6県の500人で計2人(0.4パーセント)から陽性が出ました。 東京大学の研究チームは糖尿病など新型コロナウイルス以外の病気で都内の医療機関を受診した500人の血液を調べたところ、3人(0.6パーセント)が陽性となりました。東京都の人口に換算すると約8万人となり、これまで推定されていた感染者の約16倍になります。 海外の情報としては、米国ニューヨーク州で12000人を検査して12パーセント、スペインでは6万人の検査結果で5パーセントが陽性でした。
抗体検査で新型コロナウイルスの感染歴がわかることを受けて、厚生労働省は6月に東京、大阪、宮城の住民を対象に1万人規模の検査を行うことを明らかにしました。
2.治療薬
レムデシベルとアビガンについては一部について前号に記載しました。今回はその後の情報と、その他の治療薬候補について述べます。
1)レムデシベル
新型コロナウイルスの第1号治療薬として5月1日にレムデシベルが米国食品医薬品局で緊急使用許可されました。厚生労働省は5月7日の申請からわずか3日で特例承認(*1)しました。治療薬の第1号として米国で承認されたレムデシベルが日本でも特例承認されて米国から入荷されましたが、厚生労働省が管理しており、入荷量、いつどこの病院で使われるかなどについては公表されていません。この薬は副作用として急性肝障害、腎障害が知られているので、対象者は重篤な患者の救命の最後の砦として使われるものです。
レムデシベルの治療効果について、中国、湖北省の病院における臨床試験によると、158人にレムデシビルを79人に偽薬を投与し試験した。その結果、改善、もしくは退院までの期間を比較したがレムデシビルによって回復が早くなるという結果は得られませんでした。 高い期待を集めているレムデシビルですが、重篤な副作用と中国の試験結果を考えると、本薬に関して過度の期待は禁物と考えます。
*1 特例承認 健康被害の拡大を防ぐために、他国で販売されている日本国内未承認の新薬を、通常よりも簡略化された手続きで承認し、使用を認めることです。特例承認を受けるには健康被害が甚大である、蔓延の可能性があるなど、緊急の対応が必要な場合に使用されます。 特例承認を最初に受けた新薬は、新型インフルエンザの輸入ワクチン「アレパンリックス(H1N1)筋注」と「乳濁細胞培養A型インフルエンザHAワクチンH1N1“ノバルティス”筋注用」の二つで2010年1月に承認されました。
2)アビガン
藤田医科大学を中心に40の医療機関で行われているアビガンの安全性試験、有効性試験について、藤田医科大学は中間報告を公表しました。それについて、「今回の試験は臨床研究の安全性を担保し研究を続行する科学的妥当性を評価するために行われるもので、有効性を判定することを主目的として行われたものではない」としています。今後有効性について詳細な動物実験、人を対象とした臨床試験が行われるものと思います。
3)その他の治療薬
これまで国内の医療機関で他の病気の治療薬として承認された数種について、適用外使用として臨床医の賢明な判断で使用され一定の効果がみられています。
●フサン
国内の医療機関で新型コロナウイルスの患者にフサンを投与して効果が見られたとの報告があります。フサン(一般名ナファモスタット)は国内の日医工で開発された急性膵炎の治療薬です。フサンは臨床的にウイルスのヒト細胞内への侵入を抑えることが期待されています。
●アクテムラ
アクテムラは点滴静注製剤で関節リウマチをはじめ6つの適応症で国の承認を取得しています。中外製薬は4月8日、新型コロナウイルス肺炎治療薬としての承認取得に向けて、アクテムラ(一般名:トシリズマブ)の国内臨床試験を実施すると発表しました。試験の対象は、国内の重症新型コロナウイルス肺炎の入院患者です。海外では、重症新型コロナウイルス肺炎の入院患者約330例を対象に「アクテムラと標準的な医療措置の併用」の安全性・有効性を評価する第III相臨床試験(患者を対象にした大規模試験)の開始を親会社のロシュ社(スイス)が3月19日に発表しました。
アクテムラはまだ新型コロナウイルス肺炎の治療薬として正式承認されていませんが、適用外使用で試みた効果については国内の研究者・臨床医から期待されています。
ノーベル医学生理学賞受賞者の本庶佑 京大特別教授も4月6日付で公表した新型コロナウイルス対策の緊急提言で、①急性期には抗ウイルス剤「アビガン」、②重症肺炎時の炎症反応の暴走時にはアクテムラなどを実地導入すべきと訴えています。西村康稔経済再生担当相は5月8日、「アクテムラ」について承認申請が出されたら「政府としても可及的速やかに審査を行っていきたい」と述べています。
●オルベスコ
オルベスコ(一般名シクレソニド)は吸入ステロイド喘息治療薬で現在医療機関で広く用いられています。オルベスコが新型コロナウイルス感染症に対してウイルス増殖抑制効果を持つかもしれないという症例報告が3月2日に日本感染症学会のウェブサイトに掲載され、その後ニュースやテレビでも紹介されました。オルベスコは試験管内試験でウイルス増殖抑制作用があると公表されています。製造元の帝人ファーマは3月10日、厚生労働省からの要請を受けて、新型コロナウイルス感染症の臨床研究実施に向けて、オルベスコを2万本確保すると発表しました。
日本環境感染症学会が公表した「医療機関における新型コロナウイルス感染症への対応ガイド第 2版改訂版」」では、ロピナビル/リトナビル、アビガン、レムデシビルと同様に、新型コロナウイルスの治療薬の候補になっており、今後の試験結果が期待されます。
●イベルメクチン
イベルメクチンは、2015年にノーベル生理学・医学賞を受賞した北里大の大村智特別栄誉教授と製薬大手の米メルクの共同研究で創製された抗寄生虫薬です。北里大学大村智記念研究所感染制御研究センターの花木秀明センター長は、抗寄生虫薬ストロメクトール(一般名イベルメクチン)の新型コロナウイルス感染症に対する有効性を確かめるため医師主導試験を近く開始すると発表しました。
米ユタ大学の研究チームは米国、欧州、アジアなどの計169病院からのデータを基に、新型コロナウイルス感染者を対象に、イベルメクチンを投与したグループと投与していないグループで死亡率を比較しました (それぞれ704人)。その結果、投与していないグループが8.5パーセントに対して、投与したグループは1.4パーセントで明確な差が見られました。
3.ワクチン
一般に、ウイルス感染による大流行は、総人口の70パーセントが身体の中に抗体を持つと徐々に感染者数が減少するといわれています。抗体を持つためには二つの方法があります。一つはウイルスに感染して、軽症感染者となること、他の一つは、ワクチンを投与して身体の中に新型コロナウイルスの抗体をつくることです。
ワクチンの原料は抗原となる新型コロナウイルスそのものです。ワクチンの代表的なものとして「生ワクチン」と「不活化ワクチン」があります。生ワクチンは、病原体のウイルスや細菌が持っている病原性を弱めたものです。これを予防接種すると、その病気に自然にかかった状態とほぼ同じ免疫力がつきます。病原性を弱くしたウイルスや細菌が身体の中で徐々に増えるので、接種後1~3週間に自然にかかったのと同じような軽い症状が出ることがあります。代表的なワクチンとしては、はしか、風しん、水痘(みずほうそう)、BCG(結核)、おたふくかぜなどのワクチンがあります。一方、不活化ワクチンは、病原性を無くした細菌やウイルスを構成しているタンパクの一部を使います。生ワクチンに比べて免疫力がつきにくいので、何回かに分けて接種します。代表的なワクチンとしては、インフルエンザ、A型肝炎、B型肝炎、肺炎球菌、などのワクチンがあります。新型コロナウイルスのワクチンは、多くの場合は不活化ワクチンです。
ウイルス専門家の研究によると、今年1月に中国、武漢から始まった新型コロナウイルスの世界的感染により、5ヶ月経ってウイルスは17種類に変異しました。それを大別すると中国型、欧州型、米国の西海岸型、東海岸型などになります。日本に最初に感染したのは中国型で、それは一度収束し、現在は欧州型、米国型が流行しています。
新型コロナウイルスのワクチン製造に関しては、現在 米、中、英、日で開発競争が始まっており、世界中で開発中のものは108種あります。一般に、ワクチンは単に効き目だけの試験だけではなく、安全性を確保するための試験が重要です。そのためにワクチンの製造には2−3年はかかります。新型コロナウイルスのワクチンを世界中の人々が使うだけの量を完成するためには、早くとも2022年ごろまでかかるといわれています。

4.新型コロナウイルス感染者が重症化する原因
多くの感染者は時間の経過とともに徐々に回復しますが、感染者の6パーセントはある日から突然重症化することが報告されています。これまで重症化の原因がよくわかりませんでしたが、最近その原因と考えられる事象が報告されました。それがサイトカインストームと血栓症です。
1)サイトカインストーム
少し専門的になりますがご了承ください。我々の身体に病原性のあるウイルスや細菌などが入ると、それを自動的に排除する仕組みがあります。それが免疫です。免疫は、細菌やウイルスから、からだを守ってくれている防御システムです。つまり、「疫(えき)」(病気)から「免(めん)」(免(まぬが)れること)です。
新型コロナウイルスが肺の中に侵入すると、生体は肺の細胞をまもるためにウイルスの作用を抑制する免疫系が刺激されて、通常体内で働いている免疫力が増大します。免疫が通常より高くなると、免疫細胞の中にある「サイトカイン」と呼ばれる一群の生体内化学物質の中で特に炎症に感受性の高い「炎症性サイトカイン」が異常に増加して、止まることを知らずに、ウイルスが住み着いている細胞のみならず隣接している正常な細胞を次々と壊します。これは“サイトカインストーム”と呼ばれています。これが続くと健常な細胞が徐々に死滅して最終的に肺の機能が停止し死に至ります。これが新型コロナウイルス肺炎の患者がある日突然悪化して死亡する原因の一つと考えられています。
2)血栓症
新型コロナウイルス(以下ウイルスと略)感染者の6パーセントが肺炎のみならず時間の経過とともに急速に全身の臓器の働きが低下して、重篤な状態になって最後には多臓器不全で亡くなるケースが報告されています。最近その原因がわかりました。ウイルスが鼻腔、口、目を介して肺に入ると、肺表面にあるACE2という特定のタンパク質に特異的に結合し、それを拠点として順々に肺細胞を破壊します。ちょうどウイルスが鍵でACE2が鍵穴のような関係にあり、ウイルスとACE2が強固に結合します。これまでの研究から、ACE2は肺だけではなく全身の血管内にも存在することがわかりました。ウイルスは肺での炎症とともに、血液を介して全身に拡散し、全身の臓器の血管のACE2にも結合します。それにより血管に炎症が起きて、そこに血小板(血液成分の一つ)が集まって血栓を作り、血栓が心臓に入ると心筋梗塞になり、脳に入ると脳梗塞になります。ちなみに、血小板は出血を止めるための重要な血液内因子の一つですが、ウイルスの場合は、ウイルスとACE2の結合物に血小板がさらに結合して、血液の塊ができて血栓になります。ウイルス感染者の中で重症化する人の特徴は、男性、喫煙者、高血圧や糖尿病や脂質異常症などの生活習慣病を患っている患者、肥満、悪性腫瘍患者などが挙げられています。
3)患者の遺伝子の相違
新型コロナウイルスによる死亡者数を民族間で比較すると、人口100万人当たりの死者は米英で300−500人なのに対し、日本では約6人と大きな差があります。東大、阪大、慶大など7大学と研究機関の研究者が参加して、無症状から重症者まで、少なくとも600人の日本人の患者の血液の遺伝子解析を行うプロジェクトが始まりました。重症者と軽症者で免疫に関する遺伝子が異なるかどうかの試験です。9月までには報告書が出される予定です。
まとめ
今回の新型コロナウイルス感染症は人類にとって初めての経験です。したがって、呼吸器疾患の専門家でさえも、インフルエンザなどの治療法を参考に手探り状態で治療を行ってきました。国の専門家会議では、最初の答申の中で、患者に対して高熱、咳などの症状が出たら2週間は自宅で様子を見て、症状が続いたらPCR検査を受けて陽性になったら入院することとしました。しかし、その後、多くの患者の状態を検討した結果、2週間を待たないで高熱、咳が出たら検査を受けるようにとの指示に変更されました。専門家でさえも初めての経験なので、患者の症状を見ながらこれまでの経験に基づいて試行錯誤で治療を行っています。
最近のドイツでの研究では、患者が高熱、咳などの自覚症状が出る2−3日前から他人に感染し、7日でウイルスは体内から排出されて検出されなかったとの報告があります。もしそうであれば、感染者が知らない間に他人に感染し、症状が出て1週間後には患者は他人に感染する危険性がないことになります。
新型コロナウイルスは、人類に対してとてつもない挑戦をつきつけてきました。国内では感染者数が徐々に減少しているので夏には一時的に下火になるかもしれません。しかし、秋冬には第2波、第3波が押し寄せることは間違いありません。それに備えて感染が落ち着いている夏場に万全の策を講ずる必要があります。人類は今後数十年は姿の見えない新型コロナウイルスと共存して生きていかなければならならないでしょう。2002年にアジアやカナダに集団感染した重症急性呼吸器症候群(SARS,サーズ)や、2009年の新型インフルエンザ、2012年の中東呼吸器症候群(MERS,マーズ)などのコロナウイルスの患者はまだ世界中に散在しています。これまで経験したことのない長い挑戦になります。
2020年6月1日
次回予告:未定
81. 新型コロナウイルス感染症に関する12の質問
Q1. そもそもウイルスって何ですか
“ウイルス”はいつどこから人類に広がったのでしょうか。1万年前に人間社会は狩猟社会から農耕社会に変わりました。それにより人類は集団で定住することになり、馬、牛などの家畜を飼うことになりました。そこでは人と家畜との接触の機会が密になり、家畜のウイルスが人に感染しました。また、農耕によって食べきれない農産物や食用に蓄えた肉が倉庫にたまり、そこにネズミが集まってネズミのウイルスが人に感染したのではないかと言われています。
そもそもウイルスって何でしょうか。ウイルスには160万種の膨大な数があります。その中には病気の原因になるものも多く、例えば肝炎ウイルスはその一つです。ここでは紙面の都合で感染症の原因となるウイルスについて述べます。
ウイルスは風船のような球形で、その表面は膜で構成されており、その真ん中に遺伝子を巻き込んだタンパク質が存在します。つまり、表面膜、タンパク質、遺伝子の3構成成分のみで、生きるために必要な細胞を持っていないので生物ではありません。したがって、生き延びるためには、人間や動物などの宿主(しゅくしゅ)の細胞に入り込んで、そこに寄生して増殖します。宿主なしでは生きていけないのです。ウイルスは一文なしで知り合いの友人の家に転がりこんで、居候をしている姿と同じです。
コロナウイルスは多くの病原性ウイルスの中の一群で、通常の光学顕微鏡では見えないほど微小です。その中で新型コロナウイルスの大きさは、電子顕微鏡で見ると100ナノメートル、1ミリの1万分の1の球形です。表面には突起が見られます。その形態が王冠“crown”に似ていることからギリシャ語で王冠を意味する“corona”という名前が付けられました(第79話挿絵参照)。
コロナウイルスの中で7種類は人間に病気を引き起こすことが知られています。これら7種類のヒトコロナウイルス感染症のうち4種類は、かぜの症状の様な軽症の上気道疾患を引き起こすウイルスです。過去には、コロナウイルスにより肺炎を主症状とする世界的な集団感染が3回ありました(下記参照)。
新型インフルエンザ(A/H1N1)
重症急性呼吸器症候群コロナウイルス(SARS-CoV、サーズ)
中東呼吸器症候群コロナウイルス(MERS-CoV、マーズ)
今回の新型コロナウイルスは第4番目で、その遺伝子構造がSARS-CoVと似ているところから、SARS-CoV-2とも呼ばれています。また、WHO(世界保健機関)は今回の新型コロナウイルス感染症をCOVID-19と命名しました.(2019年に発生したコロナウイルス感染症の意)。 上記3種類のコロナウイルス感染症の詳細については「メディカルトーク」第79話をご覧下さい。
Q2. コロナウイルスはどのようにして増えるのですか
人間、動物、植物などの生物は自分で栄養を摂取して体内の細胞の働きでエネルギーを産生して生き延びることができます。それに対して、ウイルスには細胞がありません。したがって、人や動物などに感染して細胞内に入り込み、宿主の細胞のエネルギーを利用して増殖します。増殖によりできた子ウイルスはその細胞から出て他の正常な細胞に入り、そこで再び増殖します。それを繰り返すことで、病原ウイルスが体内で広がっていきます。1個のウイルスが人に感染すると1,000個もの子ウイルスが生産されます。 増殖が早いインフルエンザウイルスでは、24時間で100万個に増えます。
Q3. どのようにしてウイルス感染症になるのですか
人体に入り込んだ新型コロナウイルスは、感染者の体から外に出て他人の体内に侵入し細胞に住み着きます。それが感染です。主な感染経路は飛沫感染と接触感染です。飛沫感染とは感染した人の咳やくしゃみのしぶき(飛沫)に含まれるウイルスが他人の口や鼻などに付着しそれを吸い込むことによる感染です。また、接触感染とはウイルスが付着したものに触れて、その手で目・口・鼻を触ることによる感染です。
新型コロナウイルスが体内に侵入すると、各臓器の細胞内にある特定の部位のACE2というタンパク質の受容体に新型コロナウイルスの表面の特定部位が結合します。ちょうど、新型コロナウイルスの表面の結合部位が鍵で、ACE2が鍵穴に相当します。ACE2は、気管支、咽頭、肺のみならず心臓、腎臓、肝臓などほとんどすべての主な臓器の細胞に存在します。したがって、ウイルスは血流に乗って体内のどこにでも運ばれて肺以外の場所に住み着いてそこで増殖し、産生された子ウイルスが一定の数以上に増えると感染症を発症します。
感染により人の体内に侵入したウイルスは、Q2で述べた様に自分では増殖することができないので、感染した人の細胞のエネルギーを奪い取って増殖します。したがって、奪い取られた人の細胞は徐々に働きが落ちて細胞本来の生理機能の破壊が起きます。その結果、細胞内で増殖したウイルス量が多くなると細胞は死にます。なお、今回の新型コロナウイルスはハエや蚊を介して感染した事例は見つかっていません。
疫学調査によると、今回の新型コロナウイルスは感染力がこれまでのコロナウイルス感染症に比べて非常に強く、感染すると14日間以内に発症すると考えられています。 無症状病原体保有者は長い場合は2週間ぐらい発症しないまま、感染能力を持ち続けることがあります。また、発症から8−10日経てばウイルス量が少なくなるので感染することはないと言われています。ドイツの研究者によれば、症状が出る2−3日前から感染し、発症後7日目にはウイルスは体内から排出されてなくなると報告しています。 手指にウイルスが付着しただけでは本人は感染しません。その手指を目、口などに触れた時に感染するのです。したがって、手をこまめに水で洗うことで感染を防ぐことができます。
Q4. 消毒薬、次亜塩素酸水は新型コロナの除去に有効ですか
6月11日時点で厚生労働省や経済産業省が新型コロナウイルスの除去に効果があると認めているのは、エタノール(70パーセント、入手が困難な場合は60パーセントでもよい)、次亜塩素酸ナトリウム、界面活性剤の3種です。接触感染を防ぐには手指がよく触れる場所や机、器具を70パーセントエタノール(消毒用アルコール)か0.05パーセントの次亜塩素酸ナトリウムを含む家庭用漂白剤で拭き取ることです。衣類など凹凸の多い表面では8~12時間、マスクやティッシュは約半日、つるつるした金属、平らなテーブル等の表面では2−3日間ほど感染力を保っていると言われています。

次亜塩素酸ナトリウムは家庭で使われている商品名「ハイター」や「ブリーチ」などに含まれています。この液体は強アルカリ性ですので、決して手指の消毒などには使わないで下さい。あくまでも机や器具などの消毒に使うもので、使うときはゴム手袋を使い、使った後は布で拭いたほうが良い。
界面活性剤は現在7種類が市販されています。経済産業省の所管独立行政法人の製品評価技術基盤機構(NITE)はテーブルやドアノブなど物品消毒への有効性を確認しています。
最近、消毒用アルコールが不足している中で、その代替品として、次亜塩素酸水が「スーパー次亜水」の名前で店頭に置かれています。この液体は次亜塩素酸ナトリウムを希塩酸で希釈して強アルカリ性を弱めて手指などの消毒用として調整されたものです。
厚生労働省は2002年に次亜塩素酸水を「殺菌剤」として食品添加物に指定しました。しかし、指針には、「次亜塩素酸水は、最終食品の完成前に除去しなければならない」とされています。除去することにより、殺菌剤は食品に残らないので安全性に懸念がないことが示されています。厚生労働省が次亜塩素酸水として認めているものは、食塩と塩酸を水に溶かして電気分解により生成した製品のみです。上記の「スーパー次亜水」の様に、次亜塩素酸ナトリウムを希塩酸で稀釈した溶液は次亜塩素酸水として認めておりません。また、厚生労働省は、次亜塩素酸水の有効性はあくまでも食品の「殺菌剤」として承認しているだけで、新型コロナウイルスの除去に効くかどうかについては結論を出していません。経済産業省のNITE(前出)も、4月15日の記者会見で、「次亜塩素酸水」の新型コロナウイルスに対する効果については、「現時点では新型コロナウイルスへの有効性は確認されていない」と発表しました。
また、NITEは6月13日の発表で、「次亜塩素酸水」を消毒目的で有人空間に噴霧することは、その有効性、安全性ともに、メーカー等が工夫して評価を行っているところで、公式に確立された評価方法は定まっていないとしています。これに対して、業界や一部の研究者は空中噴霧の安全性や新型コロナウイルスの除去に有効であると主張しています。
店頭に置かれている次亜塩素酸水は、国が有効性、安全性を公式に承認したものではなく、各企業が研究者の助言、データに基づいて生産したものです。したがって、その有効性や安全性似ついて国は責任を持っていません。あくまでも製造販売業者の責任において使用されています。 ウイルスの専門家によると、手洗いの消毒には、アルコールが手元にない場合は、次亜塩素酸水を使うよりはこまめに石鹸による手洗いだけでも十分にウイルスを除去できます。
6月26日、経済産業省と厚生労働省の会見において次亜塩素酸水の有効性について報告がありました。
要点は下記の通りです。
-
経済産業省のNITEの実験結果によると、効果的な消毒方法は、油など目に見える汚れを事前に落とした上で、消毒したい物品を次亜塩素酸水で十分にぬらして20秒以上放置してから拭き取るか、20秒以上掛け流してから拭く。拭き掃除の場合は有効塩素濃度80ppm以上、掛け流しは同35ppm以上のもので効果が認められた。
空間への噴霧で空中に漂うウイルスを除去できるかについては、国際的な評価方法が確立されておらず、有効性や安全性が確認できないので推奨できない。
手指や人体への使用については安全性に関する試験報告がないので推奨できない。(6月28日追記)
(佐藤私見)手洗いの消毒には、アルコールが手元にない場合は、次亜塩素酸水を使うよりはこまめに石鹸による手洗いだけでも十分にウイルスを除去できます。
Q5. 感染者はどうして突然重症化するのですか
多くの感染者は時間の経過とともに徐々に回復しますが、感染者の6パーセントはある日から突然重症化することが報告されています。これまで重症化の原因についてはよくわかりませんでしたが、最近その原因と考えられる事象が報告されました。それがサイトカインストームと血栓症です。ここでは、血栓症に関する最近の情報を述べます。サイトカインストームについては「メディカルトーク」第80話をご覧ください。
新型コロナウイルス(以下ウイルスと略)感染者が肺炎になって発症から急に全身の臓器の働きが低下して、重篤な状態になって最後には多臓器不全で亡くなるケースが報告されています。最近その原因がわかりました。ウイルスが鼻腔、口、目を介して肺に入ると、 Q3で述べたように、肺の肺胞と呼ばれる細胞表面にあるACE2という特定のタンパク質に結合し、それを拠点として順々に肺細胞を破壊します。これまでの研究から味覚、嗅覚を司る鼻腔、舌などにもACE2が豊富に存在することがわかりました。
ウイルスは肺での炎症とともに、血液を介して全身に拡散し、全身の臓器の血管のACE2に結合します。それにより血管内皮細胞に炎症が起きて、そこに血小板(血液成分の一つ)が集まって血栓を作ります。その血栓が肺に入ると肺塞栓症、心臓に入ると心筋梗塞になり、脳に入ると脳梗塞になります。重症化は、喫煙者、高血圧や糖尿病や脂質異常症などの生活習慣病を患っている患者、肥満、悪性腫瘍患者などに特に多くみられます。
Q6. 日本人の死亡率が低いのはなぜですか
新型コロナウイルスによる死亡者数を英米と比較すると、人口100万人当たりの死者は英米で300−500人なのに対し、日本では約6人と大きな差があります。その理由を解決するために、東大、阪大、慶大など7大学と国内の研究機関の研究者が参加して、無症状から重症者まで、少なくとも600人の日本人の患者の血液の遺伝子解析を行うプロジェクトが始まりました。重症者と軽症者で免疫に関する遺伝子が異なるかどうかの試験です。9月までには報告書が出される予定です。
また、山中伸弥教授(2012年のノーベル生理学・医学賞受賞者)は日本人に死亡率が少ない原因として未知の“ファクターX”の存在を提唱しています。内容については現在検討中で今後の成果が期待されます。
一方、血液型との関係も報告されています。欧州の研究グループは4,000人の新型コロナウイルス患者の遺伝子を解析した結果、A型の患者では重症度リスクが他の血液型に比べて45パーセント高いこと、O型の患者は35パーセント低いことがわかりました。同様の結果は中国、武漢市の研究グループも発表しています。また、米国の遺伝子検査会社が75万人の患者の遺伝子を解析した結果、O型の感染者数が他の血液型の患者に比べて9−18パーセント低いことが明らかになりました。A型が重症化しやすい明確な理由はわかっていません。この傾向は民族、人種などによっても異なるものと思います。
Q7. 治療薬はいつになったら出来ますか
新型コロナウイルスの治療薬第一号として、米国で承認されたレムデシベルを厚生労働省は承認しました。しかし、レムデシベルは本来エボラ出血熱の治療薬として開発、使用されたもので、新型コロナウイルスの治療薬として新規に開発されたものではありません。たまたま米国の臨床医が新型コロナウイルスの重症患者に使用して効果があったので、FDA(アメリカ食品医薬品局)はそれを新型コロナの治療薬として承認しただけです。また、アビガンは国内外の新型コロナウイルスの患者に多く使用されていますが、この薬も富士フィルム富山化学(株)が2014年に大流行した新型インフルエンザの治療薬として開発したものです。
その他、現在新型コロナウイルス感染症の治療に使われている、アクテムラ(関節リウマチをはじめ6つの適応症)、オルベスコ(吸入ステロイド喘息治療薬)、カレトラ(エイズ治療薬)、フサン(急性膵炎治療薬)、イベルメクチン(抗寄生虫薬)、デキサメタゾン(ステロイド系抗炎症剤)についても、新型コロナウイルス以外の病気の治療薬として承認されて、これまで使用されてきたものです。その意味では現在までに、新型コロナウイルスの治療薬として新規に開発、承認されたものは世界中にありません。
一般に、新薬開発の場合、最初の段階としては多くの化合物の探索から始まります。候補物質が絞られたら、動物で前臨床試験(非臨床試験)を行い、動物での有効性、安全性の確認と適正な投与量の設定を行います。次に、動物のデータに基づいてヒトを対象とした試験を行います。第I相(第1段階)試験は、患者ではなく健常人に投与して、ヒトでの安全性、有効性、投与量の設定などを行います。ここで人での安全性が確保されたら第II相試験に移ります。ここでは1,000人程度の患者に投与して、安全性、有効性を試験します。有効性が確認されたらさらに第III相試験として数千人の患者に投与して有効性を確認します。これら一連の臨床試験(治験ともいう)を経て、申請・承認されます。一般に探索された化合物が最終的に医薬品として承認され販売できる確率は約3万分の1といわれ、10年に及ぶ長い年月と、2千億円にのぼる莫大な費用を要します。

Q8. ワクチンはいつになったら完成しますか
インフルエンザワクチンと同様に、新型コロナウイルスのワクチンは感染する前に投与する予防薬です。それにより、もし感染したら病状を弱めるものです。ワクチンの開発には、当該ワクチンの有効性・安全性の確認や、一定の品質を担保しつつ、大量生産が可能かどうかの確認などを行う必要があり、開発には4−5年の期間がかかります。基本的にQ7で述べた新薬の開発過程と同じです。最初の段階としては動物実験で毒性や有効性を検査します。そこで毒性が少なく、有効性が認められたら,新薬開発と同様にヒトを対象とした3段階の試験(治験)を行います(Q7参照)。
新型コロナウイルスのワクチンの開発は、早期実用化に向けて現在世界的に135団体が関わっています。その中で、6月現在で動物実験の段階が125団体、人を対象にした試験は、第1段階で7団体、第2段階で3団体、第3段階まで進んだ団体は現在のところゼロです。
米国のファイザー社では45人で安全性を確認したとの情報があります。英製薬大手のアストラゼネカ社は5月21日、英オックスフォード大学と共同で開発している新型コロナウイルスのワクチンについて、10億回分の生産体制を整えたと発表しました。9月にも供給を開始する予定です。米国のモデルナ社は現在第II相試験(第2段階)に入っており、できれば2021年の実用化を目指しています。国内では塩野義製薬が開発中の予防ワクチンについて、2021年秋に発売を目指すとしており、年内の臨床試験開始に向け厚生労働省と調整する予定です。
日本政府はワクチンを早急に開発するため、約100億円(令和2年度補正予算)の研究開発費を投入しました。これを受けて、東京大学、大阪大学、国立感染症研究所などで研究が進められています。また、大阪大学と大阪市立大学が共同で開発中のワクチン候補は、6月30日に国内の医療従事者30人を対象に人での試験を開始します。年内に20万人分を生産し、来年春〜秋に厚労省へ承認申請の予定です。 ワクチンに関する詳細は「メディカルトーク」第80話をご覧ください。
Q9. 集団免疫って何ですか
新型コロナウイルスを収束させるためには、ワクチンがない現在では感染がじわじわと広がって、感染者が抗体を持ち免疫になることです。これを集団免疫と言います。集団免疫について、これまでの国外の疫学調査では全人口の約60パーセントが免疫を持つ必要があるとされていますが、最近の調査では40パーセント程度でも十分な可能性があると言われています。
国内では、ソフトバンクグループが5月12日から6月8日まで社員と家族、取引先や医療機関の関係者など4万4066人を対象に新型コロナウイルス抗体検査を実施し、その結果を6月9日に公表しました。それによると、陽性者数は191人、陽性率は0.43パーセントでした。抗体検査は過去にウイルスに感染したかどうかを調べるものです。
また、厚生労働省が東京、大阪、宮城の住民7950人を対象に抗体検査を実施し、6月16日に抗体陽性者の人数が判明しました。それによると、東京、大阪、宮城の感染者数(カッコ内は推定感染者数)は東京1,972人のうち2人(0.10パーセント)(約14,900人)、大阪2,970人のうち5人(0.17パーセント)(約14,900人)、宮城は3,009人中1人(0.03パーセント)(690人)でした。推定感染者数は単純に人口から換算した数字ですので、対象とした患者の地域差、年齢など問題点があります。何れにしても、ソフトバンクグループの検査結果と今回の国の検査結果などを総合的に考えると、集団免疫に必要な40パーセントよりははるかに小さいことから、日本国内では圧倒的に非感染者が多いことがわかりました。
Q10. 血漿療法とは何ですか
ワクチンの開発と世界中で使われる大量生産には早くともあと2−3年はかかります。ワクチンに代わる予防法ものとして、最近、血漿療法が注目を浴びています。新型コロナウイルスに感染して回復した人の血液の中には抗体ができています。そこで、感染し回復した人から血液を提供してもらい、赤血球や血小板などの固形成分を取り除いた液体成分の「血漿」を使う方法です。 血漿の中にはアルブミン(血中の主なタンパク質)、血液凝固因子、免疫グロブリン(免疫抗体,病原体から体を守る)などが含まれています。血漿は免疫抗体を含んでいるので、理論的にはこれを投与するとワクチンを投与したと同様にウイルスに感染しても症状が出ないはずです。 血漿療法については、中国の研究チームは武漢市の新型コロナウイルスに感染した30代から70代までの男女10人の重症患者に、回復した人の血漿を200ミリリットルずつ静脈内投与した結果、全員の熱、咳、息切れなどの症状が3日以内に大幅に改善されて、体内でウイルスが検出されなくなり、肺炎が改善したとのことです。重い副作用は出ていないという。
国内では武田薬品工業が米国やドイツなど海外の製薬企業9社と提携し、血漿中の抗体を抽出、濃縮、精製してつくる「高度免疫グロブリン製剤」の開発を始めました。早ければ本年7月にも臨床試験を開始する予定です。血漿療法には副作用として患者で重いアレルギー反応のアナフィラキシーショックが起きたことが報告されています。ワクチンや治療薬がない現在、血漿療法は治療手段の一つとして緊急避難的に価値があると評価している研究者もいます。しかし、その副作用については詳細に検討する必要があります。
Q11. 唾液を用いたPCR検査の利点はなんですか
PCR検査により「現在ウイルスに感染しているかどうか」を知ることができます。しかし、綿棒で咽頭ぬぐい液を採集する場合、採取者の医療関係者へのウイルスの暴露が懸念されます。最近、北海道大学血液内科の豊島崇徳教授は、新型コロナ感染者11人の鼻とのどの咽頭粘液と唾液の両方を採取してPCR検査をしたところ、同等の精度でした。唾液を使うPCR検査の場合、患者に容器に唾を1ミリリットルほど吐いてもらい検体を採取して調べることができます。したがって、この方法では試料を採取する医師の感染のリスクが抑えられるし、隔離された場所も必要ありません。
米ラトガース大でも、60人に対する綿棒方式と唾液採取によるPCR検査の結果を比較したところ同等だったと報告しています。また、米エール大の試験では唾液を使って検査したところ、咽頭ぬぐい液よりも唾液の方がウイルス量が約5倍多かったことが報告されています。
これらの情報に基づいて、厚生労働省は5月に咽頭ぬぐい液の代わりに唾液を検体として感染の有無を調べる新しいPCR検査法を認可し保険適用としました。
Q12. 下水を用いた感染者の拡大の予知について
最近、北海道大学大学院工学研究院の北島正章助教と山梨大学大学院総合研究部の原本英司教授らを含む国際共同研究グループは,新型コロナウイルスの下水中における存在実態に関連した知見を体系的に整理し,新型コロナウイルス感染症の流行状況を把握する上での下水疫学 調査の有用性を提唱する総説論文を世界で初めて発表しました(題目:「COVID-19の流行状況を把握する上での下水疫学調査の有用性を提唱」2020年4月30日Science of the Total Environment 誌(オンライン公開・オープンアクセス)。
COVID-19とはWHO(世界保健機関)が提唱した新型コロナウイルスの正式名です。この論文では感染病患者が増える7日前に、研究の対象とした病院や高齢者介護施設の下水中のウイルス量が増えていることを確認しました。 仙台市ではすでに下水中のウイルス量の測定を行っています。海外での例としては、米国エール大学のグループはコネチカット州の20万人を対象に試験を行い下水中からウイルスを検出しています。 下水中のウイルスは患者の糞便中に排泄されたものです。新型コロナウイルス患者の一部には下痢症を含む胃腸炎症状が認められること、およびウイルスが腸管で増殖することが報告されています。また数多くの研究により、下水中のウイルスは患者が無症状の時にも体内から排出されるので、その時はすでに他人に感染している可能性があります。 病院や高齢者施設など高リスクの場所の下水中のウイルスを調べて検出された場合には、必要に応じてその地域のPCR検査を行うことで、感染症発生を予知することができます。
まとめ
地球上の至る所で人類は姿の見えない新型コロナウイルスと闘っています。収束の見えない未曾有の非常事態です。ウイルス感染症の中で今日まで人類が撲滅に成功したのは天然痘ウイルスだけです。1977年のソマリア人青年のアリ・マオ・マーランを最後に自然感染の天然痘患者は報告されておらず、1980年5月8日、WHOは地球上からの天然痘根絶を宣言しました。日本においては1955年に天然痘は根絶されました。天然痘ワクチンは世界で初めてのワクチンとして今から200年以上前に開発されました。このワクチンは大変効果的で、世界中の人々に接種されました。
新型コロナウイルスについては新規の治療薬、ワクチンがまだ出来ていません。日本国内では現在のところ感染の拡大はそれほど大きくないですが、WHOによれば、世界中の感染者数は6月23日現在906万人、死者数50万人に達して、さらに増加が続いています。新型コロナウイルス感染症はたとえ一時的に収束したとしても、新型コロナウイルスが地球上から消えることはありません。今後ともインフルエンザと同様に毎年患者が発生します。したがって、人類は勝ち負けなしで今後とも新型コロナウイルスと共存する覚悟が求められています。 (2020年7月1日)
次号予告:未定
82. 笑いのコラム(7)

”笑い”は免疫力を上げることが科学的に証明されています。漫才、落語を見て笑った直後、血液検査を行ったところ、18人中14人が代表的免疫細胞であるNK細胞の活性値が上昇しました。つまり声を出して笑うことにより、がんやウイルスに対する抵抗力が高まり、同時に免疫力が増加することが知られています。小学生は1日に平均300回笑うが、70代では1日に2回程度しか笑わないとの報告もあります。また、笑うことで深い呼吸である腹式呼吸をするので、いつもの呼吸よりも、酸素が多く体内へ取り込まれて血液の循環がよくなります。それにより、脳や全身に酸素や栄養がスムーズに運ばれ、免疫力を上げる源になります。コロナの感染を防ぐには感染力を高めることです。
我慢の毎日ですが一瞬でも笑って心をほぐして下さい。なお、ここに掲載したジョークはこれまで掲載されたものから選びました。
- 病院での会話
医者と患者の掛け合い
医者「ところで、今日は良いニュースと悪いニュースがあります」
患者「悪いニュースからお願いします。」
医者「あなたの寿命はもって半年です。」
患者「それじゃ、よいニュースは?」
医者「3ヶ月後にアルツハイマーが発病し何もわからなくなります。」 右足が痛い
老人が右足が痛いといって医者に見せた。
医者「うーん、検査の結果では特に異常はありませんね。」
老人「じゃあ、この痛みは何です?」
医者「まぁ、お歳のせいでしょう。」
老人「先生、いいかげんな診断はよしてくださいよ。」
医者「どうしてです?」
老人「だって先生、左足も同じ歳だ。」 手術を怖がっている患者と医者
患者「先生。私、とても怖いんです。手術なんて初めてのことなんです」
執刀医「お気持ちはよく分かりますよ。私もとても怖いです。手術なんて初めてですから」 ピエロ
興奮した患者が手で髪をかき乱しながら、精神科医の診察室を歩きまわった。
患者「先生、記憶がなくなったんです。 何もないんです! 妻の名を思い出せません。子供の名が分かりません。 自分がどんな車を運転しているのか思い出せません。自分がどこで働いているのかも。 ここへ来るのもやっとだったんです。」
医者「落ちついて。 いつからこうなりました?」
患者「こうって?」
患者「本当に,もう,毎日悲しいことばかりなんです。満たされなくて,いつもつらい気持ちなんです」
医者「うむ。隣の街に,どんな人でも楽しい気持ちにさせてくれることで有名なピエロがいるそうだから,行って楽しませてもらってはいかがですか?」
患者「それは私です」 大学病院の教授回診にて
教授が入院患者のお腹を触りながら主治医に話した。
教授:う~む、この人の脾臓は分かり難いね、これが触診できるようになるには10年かかる。
主治医:この患者、脾臓は手術で摘出しているのですが。。。
その後間もなく、この主治医は遠くの病院にとばされました。 勘違い
ある男が、とても賢い馬を飼っていた。「アーメン」と言うと馬は止まり、「ハレルヤ」と叫ぶと全速力で走る。
その男が馬に乗り、大声で「ハレルヤ」と叫んだ。馬は草原を全速力で走り、野山を駆け抜けた。
突然、断崖絶壁が見えた。彼は大声で「アーメン!!」と叫んだ。馬はその絶壁の直前で止まり、男は九死に 一生を得た。
胸をなでおろした男は、心から「ハレルヤ!」と叫んでしまった。 なにを選択する
無人島に男2人女1人が流れ着いた。
この男女3人が…
イタリア人の場合、男同士が決闘し、勝った方が女と結ばれた。
フランス人の場合、3人で仲良く3Pをはじめた。
ロシア人の場合、女には目もくれずウォッカを飲み始めた。
イギリス人の場合、男同士で絡み始めた。
日本人の場合、男達はどうしてよいかわからず本社にFAXを送った。 なにを勉強するか
何年勉強しても絶対に身につかないものは?
「日本人の英語教育」
「アメリカ人の反戦教育」
「ロシア人の道徳教育」
「イタリア人の性教育」
「中国人のマナー教育」 夫の失敗
昔々、ある夫婦のもとに信じられないほどの不細工な子供が産まれた。
周りからの目に耐えられなくなった妻は子供の殺害を計画する。妻は子供が夜になると無意識のうちに自分の乳房にしゃぶりつくことを知っていた。妻はその習性を利用し子供を毒殺しようと考えた。
その夜、妻は自分の乳房に毒を塗って床についた。そして朝が空け妻が目を覚ますと、無邪気に笑う子供の横で、夫が息絶えていた。 医師と牧師
飛行機に乗ってしばらくすると客室乗務員が「お客様の中でお医者様はいらっしゃいませんか」と聞いてきた。
偶然乗り合わせた医者が席を立ち、事態を解決することになった。
またしばらくすると客室乗務員がやってきて言った。
「お客様の中で牧師さんはいらっしゃいませんか?」 海と山
ある婦人が夫の精神状態について心療内科でカウンセリングを受けていた。
婦人「先生、主人はひどいノイローゼです」 ひとしきり日常の様子、ことに夫の精神的異常についてまくしたてた。
医者「そのようですね」
婦人「しばらく療養させたいのですが、海と山とどちらがよろしいでしょうか?」
医者「そうですねぇ」と少し考えた後答えた。
「ご主人が山に行かれて、奥さんが海に行かれると一番よろしいかと」 余命
「あなたに二つの悪い知らせがあるの・・・」
「何だい?」
「実は、お医者さんから言われたのですが、あなたの余命が3年なんですって」
「そっ、そうだったのか・・・。どうりで、最近、体の調子が悪いと思ったよ。でも、残された時間、最後まで頑張るよ。で、もう一つの悪い知らせって何だ い?」
「あなたに伝えるのをすっかり忘れてしまっていて・・・。お医者さんに言われてから、そろそろ3年たつのよ・・・」 六本の足
大酒のみのハリーはいつものように酔っ払って帰ってくると妻の寝ているベッドに潜り込んだ。ハリーは暫くベッドの中でもじもじしていたが、やがて急に上体を起こして妻に言った。
「なんかベッドの中に足が6本ある様な気がする。」
妻「馬鹿な事言ってないで早く寝て!あなた又酔っ払ってるんでしょ!」
夫「やっぱそうだよな。オレが酔っ払ってんだよな」ともう一度布団に潜り込んで、又暫くもじもじしていたが、今度は突然ベッドから出てベッドの横に立ち上がって妻に言った。「いややっぱり6本ある!」
妻「そんな馬鹿な事あるわけ無いでしょ」
と妻が言い終わらないうちに、ハリーはベッドの横でひざまずいて、両手を布団の中に入れて足の数を勘定し始めた。
夫「一本~。」「二本~。」「三本、四本~」そして、「な~んだやっぱり四本しかないな。今日は大分酔ってるようだ」と安心したように言うと、もう一度ベッドに潜り込んで直ぐに深い眠りに落ちた。 お釈迦様と神様
太平洋戦争の最中、日本本土上空で米軍爆撃機が被弾した。
米軍パイロットはコックピットから脱出したがパラシュートが開かない。
まっ逆さまに落ちて行き死を覚悟したその時、お釈迦様の巨大な手が天から現れ、パイロットを受け止めると静かに地面におろした。
命を救われたパイロットは思わず叫んだ。
「神様、ありがとう!」
お釈迦様はパイロットを叩き潰した。
(以上アメリカジョーク集より引用 )
(2020年8月1日)
次回予告:未定
83. コロナ禍180日を追うー国策と民意ー
皆様
新型コロナウイルスの感染者数が全国的に急増しています。第2波が予想したより早く深刻な状況になりつつありますので、9月にお送りする予定でした第1波の状況をまとめた小文を「メディカルトーク」第83話としてご参考までにお送りさせて頂きます。
お役に立てれば幸いです。
佐藤哲男
コロナ禍180日を追うー国策と民意ー
はじめに
新型コロナウイルスはこれまで人類が経験したことのないタチの悪いウイルスである。この目に見えない敵の来襲に世界の国々は振り回されている。世界中で7月23日現在1640万人以上の感染者と65万9000人の死者を出し、医療関係者はこれまで経験したことのない感染症に手探り状態で対応している。一方、我が国の政府は当初、これほど深刻な感染症ではないと楽観視していたが、それが後手になり付け焼刃の政策が続いている。
本稿は新型コロナウイルス感染症が始まって以来今日までの動きを国策と民意を中心にまとめたものである。
我が国での新型コロナウイルスの感染者第1号は1月6日に中国武漢市から帰国した男性である。武漢市から帰国後高熱を発症し地元の病院で診察を受けた。1月10日に中国側から新型コロナウイルスの遺伝子情報が公開されたことから、医療機関ではPCR検査が可能になり、上記の患者は、1月16日にPCR検査を受けたところ新型コロナウイルス陽性と判定された。その頃、政府は「インフルエンザと同じだから大したことはない」とほとんど無関心だった。安倍首相は国会での施政方針演説で「コロナ」については一言も触れなかった。初動の遅れがその後の場当たり的政策となったと考えられる。
「新型コロナウイルス感染症専門家会議」の新設
政府では新型コロナウイルスについての対策を考えるにあたって、2月14日に12名の感染症専門家からなる「新型コロナウイルス感染症対策専門家会議」(以下「専門家会議」)(座長:脇田隆字・国立感染症研究所所長)を立ち上げた。政府は最初の1ヶ月ほどは専門家からの意見、提言をかなり聞き入れて国の方針を決めていたが、その後、専門家会議の意見は参考程度にして、行政を中心とした方向に舵を切り替えた。何故か。その理由は、専門家会議では行政官が考えていた社会経済の危機に対応する提言は殆どなかったからである。その後間も無く専門家会議は突然廃止となった。
専門家会議の突然の廃止
政府高官からは専門家会議の学識経験者が前のめりになっており、必ずしも政府の期待した内容とは一致しないことが指摘された。西村康稔経済再生相(新型コロナウイルス担当)は6月24日の会見の中で、廃止の理由として、専門家会議は「新型インフルエンザ等対策特別措置法、特措法と略」に基づくものではないので廃止すると発言した。
しかし、廃止の本当の理由は他にあったと考えられる。専門家会議が2月24日に「これから1−2週間が感染の急速な拡大に進むか、収束できるかの瀬戸際である」と公表した。それを聞いた安倍首相は激怒したという。何故か。政府との事前調整もないまま突然専門家会議がこのような重要な内容を勝手に公表したことに安倍首相は苛立ったと報道されている。
また、委員の中には政府の対策について批判的な意見を述べる人もいた。これが行政官の神経を逆なでしたことも廃止の原因と考えられる。安倍首相や西村担当相が記者会見で政策の遅れを指摘されたときの決まり文句は「今後、専門家に意見を伺い緊張感をもって対応していく」だ。つまり、専門家会議を隠れ蓑にしていたのである。
新型コロナウイルス感染症対策分科会の新設
西村担当相は、専門家会議に代わるものとして、7月3日に18名からなる「新型コロナウイルス感染症対策分科会」を新設した。分科会は、専門家会議の後継であり、特措法(前出)による法的根拠に基づいたもので、医療の他に経済の専門家も委員となった。廃止になった専門家会議のメンバーの一部は分科会の委員として再度登場している。
分科会の第一回会議後の記者会見で、尾身茂分科会会長はこれまでの政府の対応について、「検査体制拡充の基本的考え、戦略が十分議論されていなかった」とし、感染リスクの大きさや地域に合わせた検査の戦略を提言する考えを示した。会長は個人的見解として、「感染症対策は危機管理であり、最悪の事態を考える。また、分科会では、国や自治体がコロナ感染に関係するデータを把握するのに遅いことも問題視された。尾身分科会会長は「このウイルスは動きが速い。国は、いま、どこで重症者が何人いるかもリアルタイムに分かっていない」と指摘した。こうしたデータの収集や共有について、西村担当相は具体的な問題を検討するワーキンググループを作る考えを示した。 分科会の本来の使命は感染症や経済の専門家の助言を政府に提言することであるが、折角の貴重な指摘、提言がすべて政策に反映されるとは限らない。ワーキンググループを新たに作っても結局政府主導の結論になることを危惧する。

PCR検査に関する専門家と行政官との認識の乖離
感染の第2波への備えを進めるために、分科会では尾身分科会会長らが中心となって政府への要望事項を提出した。その柱の一つはPCR検査の拡充である。感染者数に応じて場所と人を区分し、「ふさわしい検査体制を早急に整備することが必要だ」と強調した。
感染症専門家の中にも、PCR検査を広範囲に行って感染者を隔離すべきであるとの意見が多いが、なぜか予想したほど進まない。積極的な攻めの検査は今や世界的常識である。それにもかかわらず我が国ではPCR検査を受けている人数の増加率が極めて少ない。何故か。政府は機器やそれに携わる人員の確保が困難なことがその理由の一つであるという。しかし、現状ではPCR検査は多くの大学、研究所、民間の検査会社などで日常的に行われており、要望に応じて1日1−2万回検査を実施することは可能である。検査数が目づまりしているのは国の上層部の中にPCR検査の促進に反対する大きな力があるといわれている。事実、ある保健所所長は、国の指令によりPCR陽性者が増えると病院が満床になるので検査数を制限したと本音を暴露した。
安倍首相は自ら指揮を執る新型コロナウイルス対策を「日本モデルの力」と自負した。これに対して7月16日の参院予算委員会(閉会中審査)で参考人として出席した分子生物学者の児玉龍彦教授(東京大先端科学技術研究センター名誉教授)は、首相の自己評価を否定し、対策は「失敗だった」と指弾した。児玉教授は、新宿区に新型コロナウイルスのエピセンター(感染集積地)が形成されつつあると指摘した。また、新型コロナウイルスの遺伝情報を調べた結果、第1波は「中国・武漢型」、第2波は「イタリア・アメリカ型」、そして現在は「東京型・埼玉型」となっているという。それが国内に蔓延している。つまり、今度は外からでなく、東京の内側が感染の中心になりつつあるという。
感染拡大防止に「国の総力を挙げないとニューヨークの二の舞になる」とも述べて、大規模なPCR検査の実施などを通じて制圧することが急務だとの認識を示した。それでは、第2波にどう備えればいいか。 児玉教授は参院予算委員会で述べた中で真っ先に挙げたのは、検査態勢の見直しだった。医療崩壊を防ぐという名目で政府主導によりPCR検査の数を制限してきたのが最大の誤りであり、「大量の検査をしないというのは世界に類を見ない暴挙です」と指摘した。児玉教授のPCR検査数を増やすことが急務であるとの発言については多くの識者が賛意を表したが、その後マスメディアでは積極的に取り上げていない。何故か。安倍首相の政策を批判したことにより大きな勢力を敵に回した結果かもしれない。
最近、国のPCR検査に関する消極的対応を解消するために、東京都医師会や医療関係者が中心となって東京都内で幾つかの区は独自のPCRセンターを開設した。それにより希望者の検査数が大幅に増加している。多くの専門家が強調している様に、感染拡大を抑えるのはPCR検査による感染者を追跡し隔離すること以外に方法はない。
7月に入り市中感染者が急増し、それに伴って高齢者の感染者も増えている。医療関係者が指摘しているように、市中感染者の増加を抑制するためにはPCR検査を地域を限って広範囲に行うことが必要である。例えば、新宿の夜の店だけではなく、新宿区の住民全てを対象にして行う。幅広く網をかけて陽性者を収容することが急務だ。感染者を隔離することにより、非感染者は安心して業務を続けることができる。それにより経済効果が活性化されることが期待される。
医療現場に関する認識のずれ
今回の新型コロナウイルス感染症に関しては政府の対策と感染症専門家、国民の考え方には大きな認識のずれがある。分科会では、現在の感染状況について、重症者が少なく医療提供体制が切迫していないとした。政府は感染者の多くは20−30歳代の若者なので重症化することはないといっている。しかし、現実は大きく異なっている。20−30歳代の感染者は毎週倍増しており、その上、
職場や病院でのクラスターも増えており、家庭や職場での感染者は徐々に高齢者に移行している。医療関係者は8月までには東京都の感染者数はおそらく一日当たり400人を超えるだろうと危惧している。7月23日現在、東京都ではベットの確保数が3300床に対して入院患者数は946人であるが、おそらく8−9月中には満床になることが危惧される。
菅官房長官や西村担当相は記者会見の席上、「東京の医療体制は逼迫していない」と言った。これに対して、7月22日の東京都のモニタリング会議のメンバーである山口芳裕教授(杏林大学医学部)は、「政府のリーダーの発言は間違っている。都内の医療体制は大変逼迫しているのが現状である」と反論した。政府のリーダーは現状を十分に意識しているが、経済効果とのバランスを考えて公式には危機意識を表さないのだろうか。
医療現場では、医師、看護師などの医療従事者は毎日緊張状態の中で生活を犠牲にしてギリギリで感染拡大を防いでいる。3割の人はうつ状態になっているという。20−30歳代のPCR陽性者には軽症者が多いが、感染症専門家によると、軽症の感染者のピークが出てから18日目に治療を必要とする入院患者数がピークとなり、1ケ月後に重症者のピークがくるという。重症者の場合は、個人のばらつきもあるが、感染して7−10日で重症になる。基礎疾患を持っている場合はさらに早くなる。病院関係者の情報によると、コロナ患者を収容している医療機関は財政的に大変切迫した状態である。国は医療機関に対する早急な財政支援が急務である。さもないと、激務が続いている医療従事者の感染と患者の急増により、間もなく医療崩壊が起こることは間違いない。
おわりに
2020年1月に我が国で新型コロナウイルス感染症患者が出て以来6ヶ月が過ぎた。これを第1波というならば、7月末からの現状はまさに第2波と考えてよい。国としてこの非常時を切り抜けるためには、国内の経済活動を復活し、同時に感染の伝播を抑制することである。それにはPCR検査を増やして、陽性者を一定の期間隔離することが必要である。それにより非感染者が安心して経済を回すことができる。安倍首相は7月24日に、「現状では緊急事態宣言を出す状態ではない」と言っている。菅官房長官も「現在は重症者が少ないので緊急事態宣言は必要ない」と言っている。しかし、医療現場は逼迫しており、感染者数は連日急増している。はたして現状をよく把握しているのだろうか。政府はできるだけ危機的現状から意識的に目をそらしているとも考えられる。
4月30日、米ミネソタ大学「感染症研究政策センター」が、新型コロナに関する見解を記した報告書「COVID-19パンデミックの今後:パンデミック・インフルエンザから学んだ教訓」を発表した。それによると、COVID-19(新型コロナウイルス)の世界的大流行は、集団免疫が徐々に獲得されつつ、18〜24ヶ月間続くことが予測される。さらに、新型コロナが今後どうなるかについて、3つのシナリオを提示している。その中で「2020年春の第1波の後、2020年の秋か冬に大きな第2波が起き、2021年に1つ以上の小さな波が起きる。」という最悪のシナリオを提示している。
人類は新型コロナウイルスによる感染症と今後「数十年」にわたって共存していくことになる。これからは各人がウイルスに感染しないように心がけ、「新しい生活様式」を作り上げてゆくことが肝心と考える。
本稿は2020年7月31日までの国内での動きをまとめた。新型コロナウイルスによる感染者は世界中で毎日増加の一途をたどっており収束が見えない。今後も引き続き経過を追いかけていく予定である。 (2020年8月5日)
次回予告:未定
84. 医者と患者のコミュニケーションー今と昔ー
かかりつけ医は「総合診療科」だ
最近、大病院には「総合診療科」が開設されて、患者がどの診療科へ行くべきか迷った時に、まずそこへ行き、医師が症状を聞いた上で、院内の適切な診療科を紹介します。
かかりつけ医は患者の過去の病歴を記録したカルテを持っているので、体調が悪くて相談に行った時には、かかりつけ医の専門が内科であっても、医師の立場から他の診療科の診察が必要と判断した場合には、知り合いの病院に紹介状を書いてくれます。その意味で「総合診療科」の役割を果たしており、患者としては大変便利です。
先日、朝起きたら突然左胸に痛みを感じたので、心配性の私はいろいろな原因を考えました。胸部内科、胸部外科、整形外科などなど。とりあえずかかりつけ医へ行って相談しようとして家内にその旨を言ったら、「2、3日経てば治るから行く必要はないですよ」と言われました。そこで手持ちの鎮痛薬ロキソニンテープを貼って2、3日経ったら家内が言う通り痛みが消えました。よく考えたら、毎日猛暑が続いて散歩ができず、一週間ほど前に久しぶりにセラバンド(ゴム製の運動用伸縮バンド)で両腕を伸ばす運動をしたための筋肉痛だったことに気がつきました。家内は私がセラバンドで運動しているのを見ていたので痛みを予見したらしいです。
昔の医者
昔の医者は必ず触診をしました。おなか具合が悪いときには、腹部を押して「特に悪いものはない様ですね」と言われると、患者はそれまで恐れていた癌ではないと安心します。また、聴診器で腸の音を聞いて、「腸は問題なく動いています」と言われるとほっとします。直ちに命にかかわることでない限り、患者に余計な不安を与えることを言わないのがベテランの医者です。
最近は触診をする医者が少なくなりました。特にコロナ騒動になってからは、医者は患者の体に触ることを避けて脈をとることもしなくなりました。
今の医者
最近は医療技術の進歩により、診察のときに机上のパソコン内にある電子カルテに記録されたCTやMRIなどの画像診断を見ながら説明する医者が多くなりました。昔、電子カルテが診察に導入された頃、診察の時に医者が患者を見ないでパソコンの中にある電子カルテのモニターばかり眺めているので、患者が怒って「こっちを向け」と殴り掛かったと言う話があります。医者が患者と向かい合って目を見ながら説明することこそがよいコミュニケーションをとれるこつです。医者はパソコンに向かっているとき自分から「何か質問がありますか」とは決して言いませんので、もし病状について不安があったら遠慮なく質問することをお勧めします。
若手医師の試練
大学病院で外来担当の医者はかなりの経験を持ったベテランですが、入院患者を担当する病棟医師の中には、医師資格を持った大学院学生や研修医が少なくありません。病棟は若手医師が治療の実務と患者との接し方の経験を積むための訓練の場です。病棟には何十年も看護業務を経験したベテラン看護師が多くいますので、若手医師は彼女らに頭が上がりません。病棟を担当した医者に必要なことは、第一が、「患者とうまく話ができるかどうか」、第二は「点滴やその他の医療処置がうまいかどうか」と言われています。
勤務時間中の病棟看護師は超多忙なスケジュールに追われています。その中で退屈な高齢患者の話し相手になるのも仕事の一つです。病棟担当になった新参の医者には上記の二つが求められます。患者の話をよく聞く担当医は病棟看護師にとって評判は良いですが、少しでも「おれは医者だぞ」的な態度を見せると、早速看護師集団はそっと冷酷な仕打ちをします。

検診時間で病室を回ってきた看護師が、患者に「後で点滴の針を変えますので◯◯︎先生にお願いしてあります」というときには、指名された新参医師にとっては地獄です。多くのベテラン看護師は、一回で点滴の針を血管に入れますが、若手の医師は経験が少ないのでなかなか血管に入らず薬液が漏れて皮膚が黒くなります。最後には患者が悲鳴をあげて、医師はベテラン看護師に頼み彼女は一回で入れます。若手医師にとって患者の目の前で経験した大きな試練です。
「患者様」の呼び名は変だ
今から15、6年前、平成14年頃から「患者様」という呼び方が一般化して来た時期がありました。その原因は、厚生労働省が平成14年に発表した国立病院向けの指針で「患者の呼称の際、原則として姓(名)に『様』を付する」としたことから広まったとされています。 しかし、その後、患者側から「よそよそしくて抵抗がある」といった声が上がり、「患者様」から「患者さん」に呼称を戻した施設もあります。当時でも 、ほとんどの人は「何かヘンだな 」とは思いながら 、一部では、病院の経営は「今までのような“患者を診てやる”という古い体質では維持していけない。病院もお客様のお陰で経営が成り立っている以上 、患者は「患者様」の方がよいとの主張が強まりました。一般に、医者は会話の中で“患者様”と言うことはほとんどありません。しかし、当時は、医者が「 “患者さん”のほうがいいのではないか」と言うと、「偉そうにする医者はダメだ」と言われた時代が続きました。
平成18年に京都大学病院では、「患者」という名称は「患った者」という意味であるため、この言葉に尊敬語である「様」をつけるのは日本語として問題がある」として「患者さん」に戻しました。その後、東京大学病院でも“患者さん”に戻りました。平成19年に実施された朝日新聞や他のマスメディアのアンケート調査によれば、(1)「患者さん」で十分である、(2)病院の職員・患者とも「さん」の方が身近で親しみを感じる、という意見が多数でした。また、平成24年に日経メディカルが医師を対象にしたアンケート調査では、約7割の医師が「患者様」という呼び方に違和感があると回答しました。「違和感がある」「よそよそしさを感じる」「患者に様をつけるのは日本語としておかしい」などの理由から、今では多くの医療機関で「患者さん」の呼称に戻っています。
おわりに
患者の話や質問をよく聞く医者は評判が良いですが、逆に「なんでそんなことを聞くの」的な態度をとる医者の病院は徐々に患者が少なくなります。高齢者はかかりつけ医と話をすることにより心が休まります。しかし、最近は新型コロナウイルスへの感染を恐れて、高齢者も持病の薬をもらうとき以外はクリニックへ行くことを避けるようになりました。したがって、市中病院やクリニックも外来患者が減少しています。少しくらいの痛みでは自宅で調剤薬局の市販薬を飲んで経過を見ている人が多くなりました。
新型コロナウイルス感染症は収束が見えません。第1波がある程度収まり、今は第2波の真っ只中です。秋、冬にはインフルエンザと重なってますます深刻な状態が予想されます。ご自愛下さい。(2020年9月1日)
次回予告:再び安楽死を考える
85. 再び安楽死を考える
「メディカルトーク」第3話(2014年12月)で「安楽死と尊厳死」について述べました。最近、日本人の中で安楽死、尊厳死を希望している人が増えている様です。これらの人々は、もし日本国で安楽死が法的に許されるならば、実行したいと望んでいます。そこで再度この問題を取り上げました。
橋田壽賀子さんの願い
脚本家の橋田壽賀子さん(1925年生まれ、95歳)は、2017年に刊行した著書『安楽死で死なせて下さい』(文春新書)で、「認知症になったら人に迷惑をかける前にスイスで安楽死したい」と述べています。橋田さんが安楽死を望むようになった理由は次の通りです。
「あの世で会いたいと思う人はいません。この世でしたいと思うことは一杯しました。あまり恋愛はしませんでしたが、もう、あれもこれもしたいとは思いません。心を残す人もいないし、そういう友達もいない。そういう意味では、のん気な生活を送っていますけれど、ただ一つ、ボケたまま生きることだけが恐怖なのです」。
いまでも現役で多くの人々を楽しませている橋田壽賀子さんには、テレビ視聴者の一人として今後とも是非ご活躍されることを祈念致します。
安楽死のテレビ放映
2019年6月2日午後9時放映のNHKスペシヤル「彼女は安楽死を選んだ」を観て衝撃を受けました。患者の手首にはペントバルビタールナトリウム(睡眠薬バルビツレートの一種)の入った点滴瓶の針が刺されています。病室では医師との最後の確認に関して会話が行われています。
医師:「手元のストッパーを外すと点滴液が体内に入り20秒で亡くなります。よく考えてください。
患者:「わかりました」。しばらくして彼女はストッパーを外した。
ストッパーを解除すると、ほんの20秒ほどで彼女の全身の力がスーッと抜けて、あっという間にすぐに眠るように亡くなりました。これらの模様は全てテレビの画面に放映されました。この最後の瞬間に至るまでには、医師と本人との間で、本当に安楽死を希望するかなど本人の意思確認や、安楽死について多くの事柄が話されました。この場面はスイスで安楽死を合法的に受け入れている医療機関での取材です。安楽死の場合、点滴液の中のペントバルビタールナトリウムは3−4秒で脳に入ります。さらに全身に分布し、最後には心臓死により亡くなります。その間わずか20秒です。
最近起こった嘱託殺人
2020年7月26日、全身の筋肉が動かなくなる難病の筋萎縮性側索硬化症(ALS)の患者に鎮静睡眠薬のバルビツレートを投与して死なせたとして、医師二人が嘱託殺人の疑いで逮捕されました。二人の医師は患者の主治医ではありません。患者は二人のうちの一人がSNSで安楽死を請け負っていることを知り、130万円を振り込んで安楽死を頼んだとのことです。殺人当日、医師は患者の自宅を訪問し、居合わせた看護の人に外に出るように言い、留守になった10分間に薬物を食事、水分摂取などに使われている胃瘻の管の中に混入して死なせたということです。胃瘻とは口から食事のとれない方や、食べてもむせ込んで肺炎などを起こしやすい方に、腹部に穴を開けて管を直接胃に通して栄養を入れる栄養投与の方法です。バルビツレートは前述の安楽死のテレビ放映で使用されていたものと同じです。この薬は常用量では眠れない時に処方される睡眠剤ですが、大量に服用すると呼吸が止まり死に至ります。海外の自殺ほう助団体(後述)で使われる薬です。
積極的安楽死
我が国では患者に薬物を投与して死亡した場合、たとえそれが患者からの依頼だったとしても「積極的安楽死」として認めていません。上記の場合、殺人に関与した医師がそれまで患者を治療していた主治医でないことなど、国が定めた4要件を満たしていないことなどから、安楽死ではなく単に患者から依頼された嘱託殺人と考えられています。4要件とは、〈1〉耐えがたい肉体的苦痛〈2〉死期が迫っている〈3〉肉体的苦痛を除去する他の方法がない〈4〉患者の明らかな意思表示、などです。
消極的安楽死
一方、「消極的安楽死」は患者の意思に基づいて延命措置を中止するもので、国内の医療現場で事実上、容認されています。ことし5月に日本医師会の諮問委員会が改訂した終末期医療に関するガイドラインでは、可能なかぎり苦痛を緩和するなどの医療ケアを行ったうえで、患者が延命措置を望まない場合は、医師が本人や家族と繰り返し話し合いを行うなど、十分な手続きをとれば延命措置を中止できるとしています。国内では「消極的安楽死」は「尊厳死」とも呼ばれ、医師などで作る団体、「日本尊厳死協会」が法律で手続きなどを定めるよう求めてきましたが、「生きることへの否定につながりかねない」など反対する声も根強く、現在まで議論は進んでいません。
政府の法的対応
2018年、自民党は、終末期医療のあり方を規定した新法作成の検討に入りました。尊厳死・安楽死について国内の議論が大きく動き出そうとしています。終末期医療を巡っては2012年に超党派の議員連盟が尊厳死法案をまとめましたが、本人の意思に反して延命措置が中止されることへの懸念が強いなどの問題点が残されていました。自民党は早ければ2019年の通常国会に提出する予定でしたが2020年現在まで進展はありません。
尊厳死が認められている国
自殺志願者の約半数が、まひ、運動神経疾患、パーキンソン病、多発性硬化症など神経性の不治の病と変わらない状態の患者で、これらの人々が安楽死を望んだ場合、周りの人間はどう対応すべきかなどというのは難しい問題です。
尊厳死法は日本ではまだ認められていませんが、海外で尊厳死法を認めている国では、「医師は延命治療を望まない患者の意思を尊重しなければならず、その意思に従って医師が延命措置を差し控えたり中止したりしても殺人罪に問わない」という規定があります。こうした尊厳死法を定めている国は、イギリス、オーストリア、クロアチア、スペイン、ハンガリー、フィンランド、ポルトガル、ドイツ、フランスなどです。2018年1月にはイタリアで、同年2月には韓国でも施行がはじまりました。韓国では施行後4ヶ月で8500人から延命措置の取り外しが行われたと報道されています。
安楽死が認められている国
安楽死を求める日本人が「スイス」という国名を口にするのには理由があります。現在、安楽死が認められている国は、アメリカのオレゴン州、オランダ、ベルギー、スイスだからです。その中でスイスだけが国外の安楽死希望者を受け入れています。厳密にいえば、スイスで認められている安楽死は医師による『自殺幇助(ほうじょ)』です。希望者が提出した医療記録を自殺幇助団体(例、ディグニタス)が審査し、明確な意思を表現できる患者のみに対し、措置が下されます。スイスは自殺幇助が合法であり重度の病気のため安楽死を希望する人が増えています。外国人でも70万円の費用で「安楽死」を受けられます。安楽死を目的でスイスを訪れた安楽死希望者はドイツと英国からの旅行者が多い。女性が58%と男性より少し多く、半数近くが神経疾患や複数の疾患を持つ人です。
自幇助団体「ディグニタス」
「ディグニタス」は、スイスで最大の外国人を受け入れる自殺幇助団体で、資料によると登録している会員の9割以上が外国人です(2018年)。この団体は末期症状や重度の身体疾患・精神疾患者に対し、有資格者の医師と看護師の援助を受けて自殺を幇助するスイスの団体です。スイスでは自殺幇助を営利目的で行うことは厳しく禁止されています。「ディグニタス」の公表資料によれば、同団体は2015年から2017年までの3年間で50ケ国645人の自殺を幇助したとのことです。また、日本人で「ディグニタス」に登録している人数は、2015年に15人、2016年に17人、2017年に25人です。これらの登録者がその後安楽死を受けたかどうかはわかりません。

延命治療を中止する時
日本には、現在のところ尊厳死法も安楽死法もありません。ただし実際には、回復する見込みのない患者本人が明確に「延命治療中止」の意思表示をしたとき、あるいは本人の意思表示が難しい場合には家族が延命中止を望んだ場合に、医師が延命措置を中止することはあります。例えばリビング・ウイル(「平穏死」「自然死」を望む方々が、自分の意思を元気なうちに記しておくこと)を所持している患者から人工呼吸器や栄養補給のチューブを外す(消極的安楽死)、蘇生措置拒否の意思表示を示している患者に対して心停止時に心肺蘇生を行わない(尊厳死)などです。リビング・ウイルは終末期医療に関する自己決定です。これらは厚労省や日本医師会などが示したガイドラインに則って実施されており、これらに則ってなされた延命措置中止で、医師が刑事責任を追及されたケースはありません。なお、リビング・ウイルの普及啓発のための団体としては公益財団法人 日本尊厳死協会があります。
おわりに
多くの場合、安楽死とは積極的安楽死もしくは医師の自殺幇助、あるいはその両方の意味で用いられています。欧米では「自殺」という言葉を使うことが好まれないため、安楽死など別の言葉で表現されることが多くなっています。
スイスで自殺幇助を受けるには一定の条件を満たさなければならず、スイスに来ても、自死できるとは限らないです。関係の団体側も刑事事件になるのを懸念して、非常に慎重になっています。
終末期治療をめぐって、個人の死ぬ権利と医師による自殺幇助については多くの議論がありますが、これについては後日あらためて述べたいと思います。(2020年10月1日)
次回予告:大人の涙
86. 大人の涙
「涙もろい人はいい人」は本当?
「涙もろい人」というと人情味溢れた、他人の痛みを自分のことのように悲しむ人を想像します。反対に、他人が辛いことがあっても、自分は無関係という人は人間性のない「血も涙もない人」と言われます。これらを考えると、流す涙の量によりその人の性格、人格がわかるような気がします。しかし、これはあくまでも言葉の上のことであって、実際に涙が出にくいのは病気のせいかもしれません。反対に、なにかの病気のためにいつも涙目になってしまう人が本当に「人情味溢れる人」かどうかはわかりません。

老化で「涙腺が緩む」は本当?
高齢になると涙もろくなります。何故か。神経がもろくなって、悲喜こもごもに直面するとこらえきれなくなります。よく「歳のせいで涙腺が緩む」と言いますが、これは医学的に正しくありません。涙腺は涙を溜めたり流すための腺ではなく、涙をつくる器官です。涙を流すときだけでなく、涙腺でつくられた涙は常に少量ずつ流れて目を潤して表面や粘膜を守っています。もし涙腺が老化したことによるならば、むしろ涙をつくり分泌する機能が低下し、涙が出にくくなってしまうはずです。それが「ドライアイ」で、高齢化とともにドライアイの患者が増えます。したがって、「老化により涙腺が緩む」はあくまでももののたとえで、医学的には加齢により涙が出にくくなります。加齢により涙もろくなるのは、涙腺が「緩む」よりはむしろ「乾く」ことで、医学的役割とは真逆になります。
それでは老化により涙もろくなるのはどうしてでしょうか。実は涙腺ではなく脳に関係しているといわれています。脳は、老化によってまず最初に大脳皮質にあり感情をコントロールする前頭葉を中心に機能が低下します。大脳皮質は人間の知覚、随意運動、思考、推理、記憶など、高次機能を司る部位で、人間が生きていくうえでの司令塔です。医学的には、ここが正常に機能しなくなると、感情を抑制しコントロールすることが難しくなります。その一例が怒りっぽくなったり、涙もろくもなることです。つまり感情にブレーキがききにくい状態になるのです。その状態が進行した場合は、単なる老化ではなく前頭葉が萎縮したりすると精神神経科の病気になります。
また、加齢とともに、認知の判断基準がゆるくなります。注意力が低下したりどうでもよい情報が頭のなかに残る様になります。こうした前頭葉の「緩み」は悪いことだけではなく、かえって創造性や問題解決能力が高められる場合もあります。認知機能に関する研究チームの発表によれば、加齢にともない能力の低下は確かですが、それは諸刃の剣であることを発見しました。若い頭脳の場合は厳格に認知が制御されています。言い換えれば、気を散らす要因を遮断して、目的に基づいた特定の課題にひたすら集中するために、脳内の各処理を調整することに秀でているのです。例えば、混雑したコーヒー店の中で本を読もうとしているときに、こうした脳内の整理が上手にできるおかげで周囲の騒々しさを無視することができます。
嬉しいときに涙が出るのはナゼ?
うれし涙が出るのは感情の均衡をとるためと言われています。うれし涙は、「心からうれしい」「大変感激した」などのときに流れる涙です。感情が高ぶった時にそれを抑えるために流れる涙です。この涙は高まった感情の均衡をとるためのものといわれています。
例えば、戦争に行っていた夫が家族の元に無事帰ってきたとき、妻は泣いて喜びます。これは、長い間待ち続けていた夫の帰還が嬉しくて、妻が高まった気持ちを落ち着かせるための涙です。つまり、感極まったとき、その高まった感情をコントロールする表れが「うれし涙」となります。確かに、泣いた方が気持ちが素早く収まるということはあります。

母の涙
私事で恐縮です。いまから80年以上前の出来事です。小学校低学年だった私は、ある日弟や近くの子供と日が暮れるのを忘れて遊びに夢中になっていました。あたりが薄暗くなってから家に戻ると母が玄関の前に立って待っていました。「どこに行ってたの、みんながどれだけ心配したかわかるの」母はそう言いながら涙を流しました。私にとって大人が泣くのを初めて見たので子供心に大変ショックだったことをいまでもはっきり覚えています。一緒に住んでいた明治十年生まれの祖父は私ども孫を溺愛していました。暗くなっても私と弟が帰らないので誘拐されたのではないかと心配し母は強く叱られたに違いありません。その夜、私は夕飯をとって早々に布団に入りましたが、ついに朝まで眠れませんでした。大人が泣くのを初めて見たからです。子供心に初めて見た母の涙がどれだけ大きなショックだったか。
しかし、母はそのことについて亡くなるまで一度も話をしたことはありませんでした。父が戦地へ行って留守宅を、祖父母と子供二人の生活を切り盛りしていた母はどれだけ苦労したかわかりません。
その母は平成5年に私が大学在職中にタイに出張しているときに心臓病で突然86歳で逝きました。予定を変更し急遽帰国して母の死顔と対面した時、子供の頃のあの時の母の涙を思い出して涙があふれ号泣しました。お通夜に同席していた親戚の人々には不思議に思えたかもしれませんが、私にとっては子供の頃に母を泣かせたことへの最後のお詫びでした。そして翌日母は多くの人々に見送られて天国へ行きました。80年余前の思い出です。
おわりに
年をとると体のいろいろなところが緩みます。例えば、口が緩むと本人が知らない間によだれが流れたり、食事の時に食べ物をこぼしたり、泌尿器では尿漏れがあります。また、加齢により筋肉量が少なくなると、皮膚がたるんでシワが多くなります。脳の活動が緩むと思考能力、記憶力が落ちて認知症状になります。それを防ぐには散歩や軽い運動などできるだけ身体を動かし、趣味を続けたり、他人と話し合うことにより脳は活性化されます。コロナ禍で面会したり会食したりの機会が少なくなりました。眠れない夜には、久しく会っていない高校、大学時代の旧友のことを懐かしく想い出します。最近、その友人が一人、二人とこの世を去ったことを聞くとたまらなく寂しさを感じ思わず涙が出ます。老化のせいでしょうか。
2020年11月1日
次回予告:未定
87. コロナ禍2020年を振り返る
2020年も間もなく終わろうとしています。今年は姿の見えない新型コロナウイルスとの戦いでした。その真っ只中に、安倍首相は健康上の理由で突然辞任し後任として菅義偉(よしひで)官房長官が新たに総理に就任しました。本シリーズ第83話「コロナ禍180日を追うー国策と民意ー」では2020年1月に第一号の患者が発生してから約6ケ月までの政府の対策と民意について述べました。年末を迎えるにあたって、その後の進展について私なりにまとめましたのでお役に立ちましたら幸いです。
コロナ第2波,第3波の襲来
新型コロナウイルス感染症が中国湖北省の武漢で、初の死者が出たと発表されたのは2020年1月です。その後世界中に蔓延し、11月23日現在、世界の感染者数は5870万人、死亡者数は125万人以上に達しました。その中で最も多いのはアメリカで、感染者数1200万人、死亡者数25.6万人です。我が国では感染者数は欧米に比べて極端に少ないですが、これには日本人が慣れているマスクを着けるという習慣が大きく貢献していると言われています。国立国際医療研究センターは2020年9月30日、新型コロナウイルス感染症で入院した患者を対象とした観察研究の中間解析結果を公表しました。それによると、第1波に比べ第2波で入院した患者では、あらゆる年齢層において死亡率が低下したことが明確になりました。その理由として、同センターの大曲貴夫・国際感染症センター長は、「発症から診断までの時間が短縮していることが大きいと考えている。軽症のうちに見つかれば、重症化率は下がり、医療的な介入も早期に実施できる。その結果、重症化率や死亡率が下がる可能性はあるだろう」と述べています。しかし、第3波になりその楽観的予測が覆されました。
第3波の危機はこれまでと異なる
感染者数は8−9月になり多少下火になりましたが10月になり徐々に増え始め、それまでの全国の累計として 11月15日現在、国内感染者数115,427人、死亡者数 1,884人(※クルーズ船ダイヤモンドプリンセス・チャーター機を除く)です。7~9月にかけて感染者数が急増した「第2波」と比べて厚生労働省の専門家組織「アドバイザリーボード」の専門家たちは一様に強い危機感を感じています。第3波ははじまったばかりですが、すでに医療機関は重症者の対応に追われ逼迫しつつあります。また、第3波では高齢者の感染者数が増加の傾向にあるのも特徴です。
中でも感染者が急増している北海道では、入院や宿泊療養が必要な感染者数が10月30日の約400人から、わずか2週間で4倍に達しました。厚労省の専門家の分析評価では、「増加」が始まったのは10月13日です。「第2波」の減少傾向にあった感染者数は、下がりにくくなり、全国の1週間の感染者数は4,000人前後で一進一退を繰り返しました。
このような急激な感染者数の増加の一因はGo Toトラベルによるところが否定できません。菅首相はコロナ分科会の提言を受けて11月21日に「Go Toトラベル」の運用見直しを表明しました。
期待される新薬の誕生
第1波と第2波の入院患者に使用された治療薬を調べたところ、第1波よりも第2波の方がステロイド薬(入院前からの使用などは除く)の投与は増加の傾向がみられました。同様に、重症度にかかわらず、ファビピラビル(商品名アビガン)の投与は減少、レムデシビル(商品名ベクルリー)の投与は増加の傾向が示唆されました。これらの治療薬の詳細については本シリーズ「メディカルトーク」第79話、80話をご参照下さい。
1)レムデシベル(点滴注射剤)
レムデシベルはもともとエボラ出血熱の治療薬候補として米国で使用されたものです。今回、新型コロナウイルスの治療薬としての可能性を試験した結果、米国食品医薬品局(FDA)はその有効性を認めてコロナウイルス治療薬の第一号として緊急承認しました。その後、我が国の厚労省も輸入し緊急に承認しました。しかし、その後WHOの国際的な臨床試験の結果によると、「入院患者の死亡率の改善などにはほとんど効果が認められないか、全く効果が認められなかったようだ」とする結果を公表しました。しかし、米国国立衛生研究所(NIH)では1000人の患者で30%が回復したと発表しました。我が国でも中等度症の患者に使って有効な症例が多く報告されています。特にデキサメタゾンと併用することにより高齢者の重症患者にも効果が知られています。
2) デキサメタゾン
厚生労働省は抗炎症薬「デキサメタゾン」を新型コロナウイルス感染症の治療薬として認定しました。英国でコロナの重症患者の死亡率を下げる研究結果が出ています。5月に特例で承認した「レムデシビル」に続き、国内で2番目のコロナ治療薬です。デキサメタゾンは様々な疾患に利用されるステロイド薬で、国内では肺疾患や感染症などで効果が認められています。
3)アビガン(錠剤)
富士フイルムホールディングスは10月16日、アビガンの製造販売の承認を厚生労働省に申請しました。厚労省としては、今回の申請内容について安全性は新データを要求せずに、臨床試験による治療効果のデータだけを審査します。通常、新薬の審査には1年以上かかりますが、厚労省としてはできれば数ヶ月で審査を終了したいとしています。国では2009年に世界的に流行した新型インフルエンザの時に製造したアビガンを70万人分備蓄していますが、今後国内外10社以上が協力して200万人分まで増産する予定です。
ワクチンは救世主となるか
ウイルス専門家の研究によると、今回の新型コロナウイルスは5ヶ月経って17種類に変異しました。それを大別すると中国型、欧州型、米国の西海岸型、東海岸型などになります。日本に最初に感染したのは中国型で、それは一度収束し、現在は欧州型、米国型が流行しています。
新型コロナウイルスのワクチン製造に関しては、現在 米、中、英、日で開発競争が始まっております。一般に、ワクチンは健常人に投与するので、単に効き目だけの試験だけではなく安全性を確保するための試験が重要です。そのためにワクチンの製造には通常2−3年かかります。新型コロナウイルスのワクチンを世界中の人々が使うだけの量を完成するためには、早くとも2022年ごろまでかかるといわれています。ワクチンの詳細については「メディカルトーク」第80話を参照下さい。
ワクチン開発に関する最新の情報としては、アメリカの製薬大手「ファイザー」がドイツの企業「ビオンテック」と共同開発しているワクチンは、アメリカをはじめとした各国で最終段階となる臨床試験を行っています。これについてファイザーは11月9日、臨床試験のデータを分析した、暫定的な結果を発表しました。それによると、臨床試験の対象となった4万3538人のうち、新型コロナウイルスの感染が確認されたのは94例でした。そして、実際にワクチンを接種した人としなかった人を比較して分析した結果、予防の効果は95%を超えるとみられるとしています。また、接種した人に深刻な健康への影響はみられなかったということです。
また、安全性のデータがそろう11月第3週以降、正式な承認の前に緊急での使用を可能にする許可を11月20日にアメリカ食品医薬品局(FDA)に申請すると発表しました。緊急の使用許可は、正式な承認とは異なり、公衆衛生上の緊急事態に際して規制当局が特別に出すもので、新型コロナウイルスのワクチンについて、申請が行われるのはこれが初めてのケースとなります。FDAは今後、申請データをもとに専門家の委員会で審査を行い、許可の判断をすることになります。
ファイザーは規制当局の承認が得られれば、年内に世界で最大5000万回分(2500万人分に相当)、2021年末までには最大13億回分のワクチンを製造する計画です。その中で、日本政府は同社から1億2000万回分(6000万人分)のワクチンの供給を受けることで基本合意しています。 一方、米国のベンチャー企業であるモデルナ社は、11月16日、新型コロナウイルスのワクチンの最終治験で94.5%の有効性が得られたと発表しました。今後数週間以内に米食品医薬品局に緊急使用許可を申請するとしています。臨床治験では、参加者3万人超の半数にワクチンを投与し、残りの半数には効果の無い偽薬を与えました。そのうち新型コロナに感染した95人を調べたところ、90人が偽薬の投与者でワクチンを使った人は5人にとどまりました。 モデルナ社は認可が得られれば年末までに2000万回分のワクチンを米国向けに供給する見通しで、2021年には5億から10億回分のワクチンを生産する計画です。日本政府は来年2021年前半までに国民全員分のワクチンを確保することを目指しています。モデルナ社からは5000万回分(2500万人分)のワクチンの供給を受ける契約で基本合意しています。
おわりに
2020年は毎日いかにコロナと付き合って生活するか考える一年でした。国策と民意は必ずしも一致しない事もありましたが、国民は自主的にマスクをし、決められた距離を保ち、手指の消毒などをマメに励行しました。その結果、わが国では他国に比べて感染者数は驚くほど少なく推移しました。

今年も残り少なくなりました。本年も「メディカルトーク」をご覧下さいまして有難うございました。来年もよろしくお願い申し上げます。くれぐれもご健康にご留意の上佳いお年をお迎え下さい。(2020年12月1日)
次回予告:未定
88. 病気とのつき合い方

明けましておめでとうございます。今年もどうやらコロナと共存する日が続きそうです。ご無理をせずに健やかな日々を過ごされることを祈念します。
正月は寒さも厳しくなり体調を壊すことが多くなります。皆さんは身体が不調の時はすぐ病院へ行きますか。私は少しでも身体の具合が悪いと近所のかかりつけのクリニックへ行きます。先日も、強い咳払いをしたら血が混ざった唾がでたので慌てて近くの耳鼻咽喉科を受診しました。先生は口の中や喉を詳しく診察した結果、「喉は特に問題がないです。歯茎から出血しているのではないですか」と言って歯茎を見たら確かに少しばかり出血していました。歯科で調べたら以前から治療している歯からの出血でした。
また、ある朝、布団から立ち上がったら急にめまいがしたので、早速近くの内科クリニックへ行きました。血圧測定、簡単な問診をして医師は「特に問題ないようですので様子を見ましょう」とのことでした。それ以後めまいは起きていません。
体具合が悪い時には早く病気のプロである医師に診てもらうこと、早期診断、早期治療が私のやり方です。このような私とは反対に家内は無類の病院嫌いなので、私がクリニックへ行くときは冷ややかな目で見ています。私が受診するのは多くの場合は近くのかかりつけのクリニックや病院ですが、ときにはこれまで手術をして頂いた大学病院や公立病院へ行くこともあります。
ところで、クリニックと病院の違いをご存知でしょうか。医療法によると、病院とは20床以上の入院施設を持つ医療機関で、クリニック、医院は、入院施設がないか19床以下の入院施設をもつ医療機関です。医院とクリニックは法律では同じ扱いで「診療所」と定義されています。さらに大きい「総合病院」は、医療法では、ベット数が100以上で、診療科として「内科、外科、産婦人科、眼科及び耳鼻いんこう科」を持っている医療施設とされています。これらの施設は都道府県知事の承認を得て始めて「総合病院」と名乗ることが出来ます。さらに、大学病院のような大規模で400床以上、16以上の診療科を持つ医療機関は「特定機能病院」と言います。特定医療機関は高度な医療を必要とする患者を対象にするので、診察を希望する場合は原則としてクリニックや病院などからの紹介状を必要とします。2016年(平成28年)4月1日以降は、紹介状を持たない初診患者からは5,000円(歯科は3,000円)以上の金額を徴収することが、特定機能病院の義務となりました。
ところで、皆さんもご経験があると思いますが、病院では待ち時間が長くて診察の時間が驚くほど短いことがあります。私は大学病院で予約時間から診察まで2時間以上待たされたことがありました。なぜこんなに待ち時間が長いのでしょうか。いろいろな理由がありますが、その中の一つは、高齢者の患者に多く見られます。医師の診断について高齢者はいろいろ質問します。話好きの高齢者は、内科の診察のときに「最近疲れがとれないのですがどうしたらよいでしょうか」とか、「最近足腰が痛いですがどうしたらよいですか」など内科の診察に直接関係のないことまで聞きたがります。若手の医師はそれについて懇切丁寧に説明します。説明された患者は満足ですが、次の予約患者は前の患者が長引くとどんどん待ち時間が長くなります。
何十年も同じ診療科で診察しているベテラン医師は、いろいろな患者との接し方に慣れています。診察して要点だけを患者に伝えて枝葉末節のことは言いません。患者は色々な質問をしますが、それについても要点だけを簡潔に答えます。また、知り合いのベテラン医師の話では、同じ予約時間の中で話の長い常連患者が入っている時には人数を減らすそうです。例えば、通常一人10分として10時に予約を希望する患者が12時までに6人とすると、その中に話好きの患者が入っている時には5人に減らします。そうすることにより、同じ予約時間の他の患者には迷惑がかからないのです。
また、医師の話では、話好きな高齢者は、先生に聞きたい質問や症状についてどうしても伝えたいことは予め紙に書いてまとめてくれると診察時間短縮に役立つとのことです。クリニックや病院、医院などの場合、「待ち時間を短縮すると病院の評判は良くなります。特に都市部は、病院の数が多いため、選ぶ権利は患者さん側にあります。そこで、患者さんを待たせない仕組みを作れば、患者の増加が見込めます。
最近は机上のパソコンの中に書いてある検査結果だけを見て、患者と対面しない医師が多くなっています。医師が患者にいろいろ質問する事を「問診」と言います。問診の上手な医師こそが名医です。問診をうまく進めるためには、患者側の協力も必要です。例えば、「いつごろから熱がありますか」の質問に対して、「少し前から」と答えるのではなく、「昨日から」とか「2日前から」とか具体的に数字を出すと医師の診断に大いに役立ちます。
昔の医者は必ず触診をしました。おなか具合が悪いときには、腹部を押して「特に悪いものはない様ですね」と言われると、患者はそれまで恐れていた癌ではないと安心します。また、聴診器で腸の音を聞いて、「腸は問題なく動いています」と言われるとほっとします。最近はこの触診をする医師が少なくなりました。外来で診察のときに、「この程度でしたら大丈夫です」、「かなり治ってきましたね」などと言われると患者は安心します。直ちに命にかかわることでない限り、患者に余計な不安を与えることを言わないのがベテランの医師です。最近は触診をする医者が少なくなりました。特にコロナ騒動になってからは、医者は患者の身体に触ることを避けて脈をとることさえもしなくなりました。

閑話休題
新型コロナウイルスワクチンへの過剰な期待
現在、世界で進んでいる新型コロナウイルスのワクチン開発の特徴は、古典的なものから先端的なものまで多様です。その中で組み換えVLPワクチンや不活化ワクチンなどはこれまで多くの種類の投与実績がありますが、今回米国で特例承認されたファイザー社のmRNAワクチン(遺伝子ワクチン)は、初めて開発された種類ですのでその有効性や副反応については情報が限られています。これまで英国、米国で接種した人の中にはアレルギー反応が出たとの情報もあります。現在日欧米で開発されているワクチンの有効性、安全性についても多くの問題点があります。日本での接種は早くとも2021年5−6月頃になりますが、接種するにあたっては、今後海外で数百万の人に接種した時の有効性、安全性に注目する必要があります。
ワクチンの詳細については、本シリーズ「87.コロナ禍2020年を振り返る」をご参照ください。
おわりに
今回開発されているワクチンの効果の持続期間はまだわかりません。人類が初めて接種するメッセンジャーRNA (mRNA)ワクチンを急いで接種するよりは、ワクチンを接種後の海外の情報を十分に解析した後で接種する方が無難かと思います。英国で発生したウイルスの変異種は感染力が従来のものに比べて1.7倍と言われています。また、南アフリカの変異種も日本で感染者が出ました。年末年始は感染者がさらに増加することが懸念されます。
来年になりワクチン接種が可能になるとしても、菅内閣に求められているのは直近の医療現場の緊急事態の改善と、感染者が急増している現状の防止策が急務です。今回の新型コロナウイルスは、変幻自在にその姿を変えて執拗に人に感染します。終息が見えないコロナ禍をいかに克服するか人類の知恵が試されています。
2021年1月1日
次回予告:老いを感じるとき
89. 老いを感じるとき
平均寿命は世界中で過去100年にわたり着実に延びてきました。しかし、科学的にヒトの寿命は120歳前後のようです。これまで人間の寿命に絶対的な限界があるのかどうかについては、多くの議論が交わされています。これまでに記録が確認されている史上最高齢者は、1997年に122歳で死去したフランス人のジャンヌ・カルマンさんです。その後、119歳を超える人は報告されていません。しかし、110歳を超える人の数は世界中で増え続けています。
一部の研究者は、これが人間の寿命の自然な限界であると見ています。確かに昔に比べて清潔な水や生活水準の向上、現代医学の進歩などのおかげで平均寿命は上昇しています。しかし、こうした生活環境が向上してもそこには限界があり、最終的に肉体は消耗します。医学が進歩しても例外なく誰でもいつかは老化し、やがては死を迎えます。まったく健康な人よりも、一つくらい軽い病気を持っている人の方が健康に気を使うので、「一病息災」と言われています。 「息災」とは、仏の力で災害や病気などの災いを防ぐことを意味します。一つぐらい持病がある方が健康に気を配り、帰って長生きすることを意味しています。誰でも歳を重ねることにより老いと向き合うことになりますが、このときにより大きな問題を抱えるのは、病気をしたことのない「元気な高齢者」かもしれません。
健康な人が「老いを受け入れる」ことは本人にとって言葉で言うほど簡単ではありません。しかし現実には、厚生省の資料によれば90歳まで生きた人の61%は認知症になっていますし、さらに95歳まで生きた場合は実に8割に達しています。元気な高齢者が初期の認知症にかかって、家族や医師にデイサービスに行くことを勧められた時に極度に嫌がるため、介護する家族にも負担がかかってしまうことが多いのが現実です。
老いを表す言葉
最近、高齢者に特有の身体的衰えを表す言葉として、「サルコペニア」と「フレイル」をよく聞きます。どちらも加齢に伴う身体の働きが低下することを意味していますが、両者はその内容が違います。
サルコペニア
サルコペニアとは、加齢や疾患により、筋肉量が減少することで、握力や下肢筋・体幹筋など全身の「筋力低下が起こること」を指します。これにより歩くスピードが遅くなる、杖や手すりが必要になるなど、「身体機能の低下が起こること」を指します。サルコはギリシア語で「肉・筋肉」、ぺニアは「減少・消失」という意味で、「筋量の減少と身体的な機能の低下を示す状態」です。普段あまり運動しない人では、30歳ごろから毎年0.5~1パーセントずつ筋肉量が減少し、80歳では約30パーセントの筋肉が減少すると言われています。
サルコペニアは筋肉の増加に関係する性ホルモンの減少、栄養不良・癌や糖尿病などが合わさって発症します。また、脳の指令を筋肉に伝える運動神経が弱くなったり、副腎皮質ホルモン、成長ホルモン、甲状腺機能異常など筋肉の増大に関係するホルモンの減少によっても起こります。
最近「ロコモティブシンドローム」という言葉をよく聞きますが、これはサルコペニアと違って、「筋肉、骨、関節、軟骨などの運動器の障害が起こり、立つ、歩くという機能が低下した状態」を指します。どちらも悪化すると日常生活が困難となり、要介護や寝たきりのきっかけとなります。高齢になり体が前傾すると腰が反るため、脊柱管狭窄症・腰椎すべり症・分離症などの病気にかかりやすくなります。逆に後傾すると腰が丸くなって腰椎椎間板ヘルニアの原因になってしまいます。
私たちの身体には600以上の筋肉がついています。上腕や下肢、胸筋、腹筋など目に見える筋肉だけでなく、目に見えない内臓の筋肉、例えば心臓を動かしている心筋や、腸を支えている平滑筋なども重要です。

体の筋力が低下すると日常生活にも様々な影響が出ます。まず姿勢を司る筋力が落ちると猫背になり、姿勢が悪くなります。これにより骨粗しょう症や不眠を引き起こすこともあります。さらに認知症や疲れやすくなったり、うつ病などにつながる危険性も指摘されています。筋肉は脳からの指令で動きますので、筋力が落ちると脳からの指令を受けても動きづらくなり、四肢の運動に障害が出てきます。
フレイル
高齢者の誰もが考えることですが、歳をとってもできるだけ他人の手を借りずに、自分らしく暮らしたいと願っています。しかし、加齢に伴うさまざまな「心身の機能低下」と向き合うことになります。これがフレイルです。例えば、視覚、聴覚の衰えや、もの忘れ、むせる、歩く速度が遅くなるなどは、おそらく誰でも経験することです。加えて、めまいや貧血、うつ状態なども生じやすくなります。さらに、高血圧や糖尿病など生活習慣病による慢性疾患が加わるとフレイルが急速に進行します。
幸いなことにフレイルは可逆性ですので、医師の指導のもとで早めに的確な予防や治療をすれば、元の状態に戻ることが可能です。基本的に認知症は、その人の元からの人格が維持されたまま記憶障害が生じたり、もともともっていたその人の性格がより進行して現れてくる病気です。
加齢などにより体力や筋肉量が減少すると活動量が減り、エネルギー消費量が低下します。さらにその状態では食欲が低下するので、食事の摂取量が減り、タンパク質をはじめとした栄養の摂取不足による低栄養状態になります。低栄養の状態が続くと体重が減少し、筋力や筋肉量が減少していきます。こうした悪循環を「フレイル・サイクル」と呼びます。この状態になると、転倒や骨折が多くなり、また慢性疾患が悪化して要介護状態になる可能性が高くなります。
サルコペニアとの違いは、サルコペニアが筋肉量の減少に重点が置かれているのに対して、フレイルは体重減少、倦怠感や活動度の低下などが中心になります。歩行速度が低下し横断歩道を青信号の間に渡り切れない状態です。ペットボトルのふたが開けるのが大変になるのは握力が低下した証拠です。1年で体重が2、3キロ減り、以前に比べて疲れやすくなり、買い物や集まりに出るのが億劫になったという人はフレイルが心配です。

おわりに
現在、健康寿命を延ばすためにサルコペニアとフレイルへの対策が重要視されています。それにはバランスの良い食事をしっかり摂取すること、適切な運動を行うなどが挙げられます。具体的には、筋力を低下させないために、筋肉の素となる栄養素であるたんぱく質やアミノ酸を積極的に摂取することが必要です。また散歩も有効です。歩くことにより、太ももにある人体の中で最も強くて大きな筋肉の大腿四頭筋が鍛えられます。この筋肉が弱くなると基礎代謝が落ちてしまうため太りやすくなったり、基礎体温が下がり免疫力が落ちる原因にもなります。大腿四頭筋を鍛えることで、基礎代謝が上がり、基礎体温も上がるため冷え性改善などにも効果的です。また、天気の良い日にはコロナを避けて人混みのないところを散歩すると老化防止に役立ちます。2021年2月1日
次号予告:穏やかに最終章を迎える
90. 穏やかに人生の最終章を迎える

2019年写す
はじめに
本シリーズ「メディカルトーク」は今回で第90話を迎えることができました。これは一重に皆様のご支援と挿絵を担当して頂いている赤川 均様のご助力によるものです。まったく偶然ですが、私は2021年1月9日で満90歳を迎えました。そこで、今回は最近20年間の我が身を振り返りたいと思います。なお、本文中のカッコ内の数字は、末尾に記した参考資料です。
70歳になったとき
70歳になった時あと10年をいかに生きようかと考えました。千葉大学薬学部で講義、研究、会議に追われていた頃、65歳の定年も近くなった1995年に、いろいろな経緯から「国際毒性学会連合(IUTOX)」という国際学会の役員選挙で副会長に推薦されました。この学術団体は、世界各国にある約100の毒性学会の国際連合体です。IUTOX副会長時代とその後を含めて約10年間、多くの国際会議へ出席のため海外出張が増え、多い年には年間90日も留守する事がありました。その間、30カ国を旅して貴重な体験をしました。また、アジア毒性学会(ASIATOX)の理事、アドバイザーを務めていた関係で、韓国、中国、タイ、台湾などへは頻繁に出かけました。その頃経験した一部は、小生のブログ「旅のこぼれ話」(1)にまとめました。70代にはかなり多忙でしたが健康には特に問題がなく有意義な日々を送りました。
80歳になったとき
80歳になり学会の役職を全て辞退したとき、これから10年の生き方を考えました。80代前半は70代の体力の “健康貯蓄”(2)が十分にありましたので問題なく過ごしました。ところが80代後半になった途端に、それまでほとんど病院とは縁がなかったのに、4回も入院を繰り返しました。自分では意識していませんでしたが、70代で世界中を動き回ったのが原因で身体がくたびれていたのかもしれません。最初の手術は85歳の時に総胆管結石で2週間入院しました(3)。退院時に主治医から、“胆のうに石が5個残っていますがどうされますか”と問われたので、躊躇なく2ヶ月後に胆嚢摘除の手術を受けました(4)。86歳の春にはそれまで薬で治療していた前立腺肥大症が進行したので、主治医と相談して手術を受け2週間入院、手術をしました(5)。88歳のとき手足のむくみなどが見られたので腎臓内科で診察した結果、腎臓のネフローゼという病気で40日間入院しました。幸い1年後には病状は完全寛解し、その後今日まで治療が必要な症状は出ていません。
3回の手術では全身麻酔を受けました。初めての経験だったので最初は不安でしたが、全身麻酔を繰り返す間に安全であり全く心配することがないことを経験しました(6)。手術台の上で手術が始まる直前に、点滴で麻酔薬が体内に導入されると、一つ、二つ、三つで意識がなくなりました。そして3時間後に手術が終わって医師に声をかけられるまで熟睡でした。幸いに毎回の手術では、名医に巡り合って問題なく過ぎました。

佐藤哲男賞(click:拡大)
入院、手術が続いた80代が終わろうとする89歳の1月のある朝、当時の日本毒性学会熊谷理事長から「理事会で「佐藤哲男賞」が新設されました」とのお電話を頂きました。私にとっては全く寝耳に水でした。これまで日本毒性学会として個人名を冠した賞は初代理事長の田辺恒義先生のお名前を冠した「田辺賞」のみでした。私にとっては大きな名誉であると同時に責任を感じています。その経緯については日本毒性学会ホームページをご参照下さい(7)。
90歳になったとき
2021年1月9日に90歳になった時あと何年生きられるかを考えました。70代、80代を経て、これから10年間は人生の最終章です。2020年春には世界的に新型コロナウイルスの蔓延により2021年2月現在、世界の1億人余が感染し、230万人が死亡しています。中でも高齢者は深刻です。まさに非常事態の中での生活です。
私にとって非常事態は2度目の経験です。一回目は小学校から旧制中学校の生徒の頃の第二次世界大戦で、国民は毎日の生活に辛抱を強いられました。食糧事情も悪く、いつ爆撃を受けるか命がけの戦時体制の中での生活でした。今回のコロナウイルス感染症は、1年余を経て徐々に沈静化していますが、収束にはまだ時間がかかります。幸いに2月中旬からワクチン接種が開始されましたので、これによりコロナの非常時が改善されることが期待されます。
高齢者に役立つ10のポイント
高齢になると心は若くとも、本人が自覚しない間に身体は老化しています。それにより時には命に関わる出来事が発生します。下記の10項目は私の90年の人生経験に基づいたポイントです。

-
飲み物を飲むときにゴックンゴックンと急いで飲まないこと(8)
唾液や水分、食物を飲み込むときに、誤って気管に入ってしまうことを誤嚥(ごえん)と言います。通常は気管に食べ物などが入ってしまった場合、むせることで気管から異物を排出する反射機能が働きます。しかし、高齢者ではむせても吐き出す力が弱くなっているためにそのまま肺に肺炎に成るケースが多いです。70歳以上の肺炎の約80パーセントが誤嚥性肺炎です。 肉などの大きい固形物は小さくして食べること(8)
高齢者は食べものによる窒息事故が起きやすいです。お餅などが食道と気道につまる2つのパターンがあります。食道に詰まってしまっている場合は、水で飲み込めるかどうか試してみると効果的なときがあります。 激しくせき込んだりするような場合には、食物が気道に入ってしまっている可能性があります。気道に入ったときにはもがきながら顔色を紫に変え、やがて意識をなくします。このような時には直ちに救急車を呼ぶようにしましょう。 頑張らないでリラックスして暮らすこと(9)
高齢になると短気でちょっとしたことでもいらいらすることが多いですが、出来るだけストレスを貯めないようにリラックスして暮らすことが肝要です。そのためには、適度な運動や散歩、適量の酒を嗜むのもストレスの解消に役立ちます。 深酒、喫煙に注意(10、11、15、16)
飲酒、喫煙を一生続けても特に病気にならない人も多いですが、一般にはタバコによる肺がんや肺気腫、酒による肝臓がん、膵臓がんなどが心配されます。健康な体内の細胞が癌化するのには20年かかりますので、50−60代の人は20年後のご自分を想像して下さい。 脳を活性化すること(12)
高齢になると脳を使う機会が少なくなるので脳が休みがちになります。したがって、積極的に脳を活性化する必要があります。脳活です。脳は正常に使う限り壊れることはありません。逆に使わないと徐々に退化します。歩く事は手足の運動になるだけではなく脳の活性化にもつながります。 過剰の塩分摂取を避けること(13、14、15)
塩分を大量に含む食物を何十年も摂取し続けると、明らかに腎臓に悪い影響を与えます。最近は男子高齢者の8人に一人が慢性腎臓病(CKD)にかかっています。悪化すると腎透析が必要になり不都合な人生を送ることになります。多くの人々は1日12−15gの塩分を摂取していますが、1日6グラム以下に抑えますと腎臓への負担が小さくなりCKDなどの腎臓病を避けることができます。 高齢になったら子供や若者に従うこと(17)
「老いては子に従え」の通り、年をとったら出しゃばったり我を張ったりせず、何事も若者の言う通りに従っていくほうが無難です。 散歩の時は自分の速さで歩くこと
自分の歩幅で身体に負荷がかからない速度で歩く。若い人のペースで歩くと、心臓がばくばくして体に良くない。散歩すると、心臓の拍動が活発になり、ふくらはぎのポンプ力も増して足にたまった血液の脳への供給も多くなります。 食事は自分のペースで食べること
家族や友人と一緒に食事をする時には急いで慌てて食べる必要はありません。自分のペースでよく噛んでゆっくり食べる方がよいです。急ぐと食物が喉に詰まり命に関わることがあります。 道路の段差や階段に注意すること
高齢者になると道路のちょっとした高さの段差に躓くことがあります。また、自宅や駅の階段などを降りる時は、うっかりして最後の一段を踏み外すことがあります。転んで骨折すると治療に長期間かかり、最悪の場合には寝たきりになり認知症の原因になります。
おわりに
本稿ではこれまでの90年を振り返りました。現在50代、60代の皆様は例外なく訪れる高齢社会への入口です。70代、80代になると健康上、経済的、人間関係などでそれまで経験したことのない人生を送ることが多いです。
全身麻酔で眠っている時にこのまま目が覚めなかったらどうしようと考えたことはありませんでした。それは特別なことがない限り目が覚めることが約束されているからです。しかし、90歳を過ぎるとその約束はありません。毎夜寝る時には明朝無事に目が覚められるだろうかなどと考えることが多くなりました。できれば他人に迷惑をかけず、穏やかに天寿を全うすることを念願しています。

最後に、60年間小生と共に過ごした家内には、衣食住の全てに亘って頼って生きてきました。言い尽くせない感謝の日々です。
- 参考資料
(1)、(7)以外は「メディカルトーク」参照
(1) 旅のこぼれ話、「メディカルトーク」表紙ぺージ
(2)第65話 健康貯蓄の勧め
(3) 第55話 急性膵炎闘病記
(4) 第19話 医者の本音
(5) 第59話 名医の神業に救われた
(6) 第60話 全身麻酔は怖くない
(7) 佐藤哲男:ご挨拶「佐藤哲男賞」創設にあたって—感謝と責任と期待—:
日本毒性学会ホームページ「学会表彰」欄)
(8)第24話 誤嚥性肺炎
(9) 第1話 頑張らない生き方
(10) 第6話 なってからでは遅い脳梗塞
(11) 第7話 飲み方うら・おもて
(12) 第10話 脳は使わないと退化する
(13) 第29話 腎臓病は怖い
(14) 第31話 過剰の塩分は寿命を削る、なぜ?
(15) 第43話 酒は狂い水?幸せ水?
(16) 第67話 酒とのうまい付き合い方
(17) 第75話 頑固老人との付き合い方
2021年3月1日
次号予告:健康本は役立っているか
| 累積 | 今日 | 昨日 |